10/01/2021
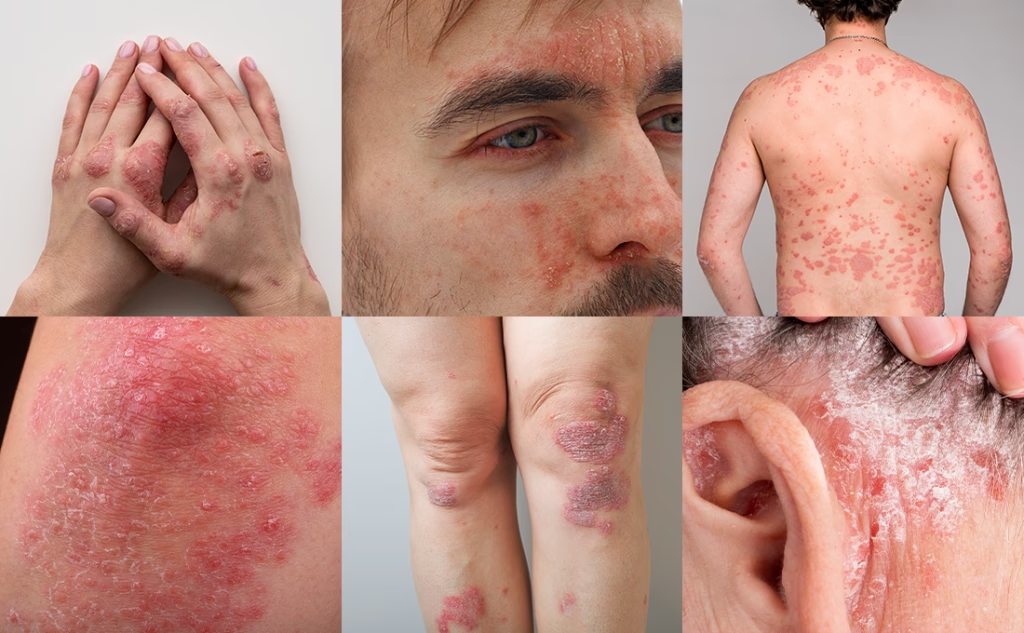
Erytrodermi er en alvorlig og potentielt livstruende dermatologisk tilstand, der er karakteriseret ved en udbredt, ofte ildrød, betændelse i huden, som dækker mindst 90% af kroppens overflade. Tilstanden ledsages typisk af betydelig afskalning, og den repræsenterer ikke en specifik sygdom i sig selv, men snarere en alvorlig manifestation af en underliggende årsag. På grund af de alvorlige systemiske konsekvenser, som erytrodermi kan medføre, er det en tilstand, der kræver øjeblikkelig lægehjælp og næsten altid hospitalsindlæggelse for korrekt udredning og behandling. Denne artikel vil dykke ned i alle aspekter af erytrodermi, fra symptomer og årsager til diagnose og de livsvigtige behandlingsstrategier.
Hvad er Erytrodermi? En dybere definition
Ordet erytrodermi stammer fra græsk, hvor "erythro" betyder rød, og "derma" betyder hud. Definitionen er klinisk og baserer sig på omfanget af hudinvolveringen. Når en læge stiller diagnosen erytrodermi, betyder det, at næsten hele hudoverfladen er ramt af en inflammatorisk proces. Denne udbredte betændelse forstyrrer hudens normale funktioner, herunder dens evne til at fungere som en beskyttende barriere, regulere kropstemperaturen og opretholde væskebalancen. Selvom tilstanden er sjælden, med en anslået forekomst på 1-2 tilfælde pr. 100.000 mennesker i den vestlige verden, er dens alvorlighed uomtvistelig. Den kan opstå i alle aldre, men ses hyppigst hos voksne med en gennemsnitsalder omkring 55 år.
De Vigtigste Symptomer: Mere end blot Rødme
Selvom den udbredte rødme er det mest iøjnefaldende tegn, er symptombilledet ved erytrodermi langt mere komplekst. Patienter oplever ofte en række belastende symptomer, som kan inkludere:
- Intens kløe (pruritus): Ofte beskrevet som uudholdelig og kan føre til søvnløshed og nedsat livskvalitet.
- Hudafskalning: Huden skaller af i store eller små flager, hvilket fører til betydeligt tab af proteiner og væske.
- Hævelse (ødem): Væskeophobning, især i ankler og ben, er almindeligt.
- Følelse af kulde og kulderystelser: På grund af den forstyrrede termoregulering mister kroppen varme, selvom huden føles varm. Patienten kan fryse voldsomt.
- Smerter og stramhed i huden: Huden kan føles stram, øm og smertefuld ved berøring og bevægelse.
- Negle- og hårforandringer: Neglene kan blive tykke og deforme (onychodystrofi), og der kan forekomme betydeligt hårtab (alopeci).
- Hævede lymfeknuder: Generel forstørrelse af lymfeknuder (dermatopatisk lymfadenopati) er almindeligt som reaktion på den udbredte hudinflammation.
Hvor på kroppen bliver huden typisk fortykket?
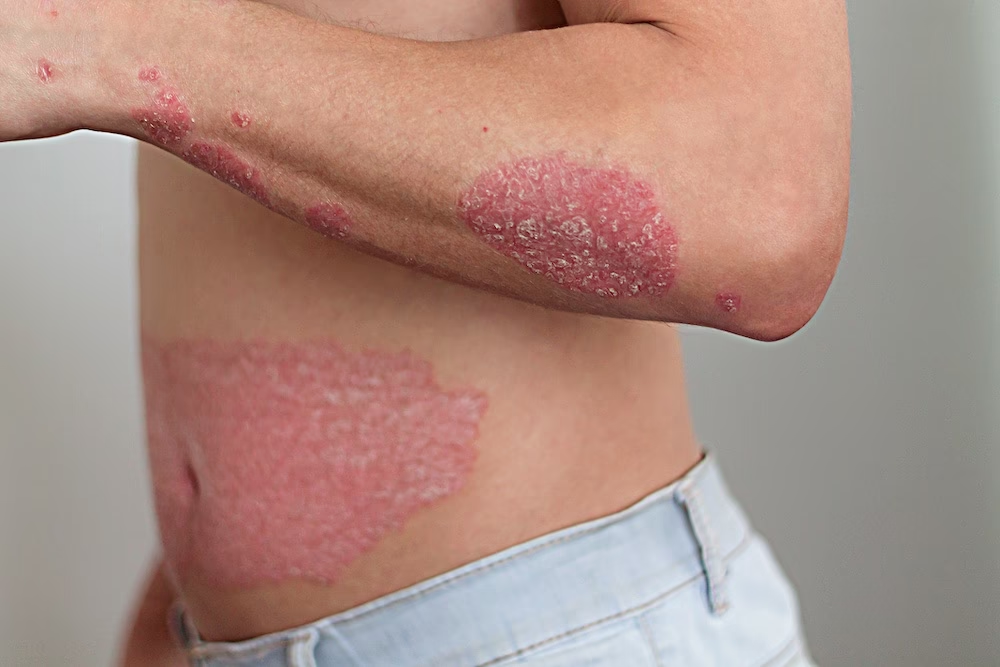
Et centralt spørgsmål er, hvor huden oftest bliver fortykket. Selvom hele huden er påvirket, er der visse områder, hvor fortykkelsen (lichenifikation eller hyperkeratose) er mere udtalt. Dette ses især i håndflader og på fodsåler, en tilstand kendt som palmoplantar keratodermi. Huden her kan blive ekstremt tyk, revnet og smertefuld, hvilket kan gøre det svært at gå eller bruge hænderne. Områder med eksisterende hudsygdom, som f.eks. psoriasis-plaques, vil ofte vise den mest markante fortykkelse, før tilstanden generaliseres til erytrodermi.
De Primære Årsager bag Erytrodermi
Erytrodermi er som nævnt et symptom, ikke en sygdom. At identificere den underliggende årsag er afgørende for en vellykket behandling. Årsagerne kan groft inddeles i fire hovedkategorier, mens en femte kategori dækker de tilfælde, hvor årsagen forbliver ukendt.
Her er en oversigt over de mest almindelige årsagsgrupper:
| Kategori | Specifikke Årsager | Kendetegn |
|---|---|---|
| Forværring af eksisterende hudsygdomme | Psoriasis, atopisk eksem (børneeksem), pityriasis rubra pilaris, pemphigus foliaceus. | Dette er den hyppigste årsag. Patienten har ofte en kendt historik med hudsygdom. En pludselig forværring kan skyldes forkert behandling (f.eks. brat ophør med systemisk steroid), infektion eller anden stressfaktor. |
| Lægemiddelreaktioner (Drug Reactions) | Antibiotika (især sulfonamider), antiepileptika (carbamazepin, phenytoin), allopurinol (mod urinsyregigt), visse former for kemoterapi. | Opstår typisk 2-6 uger efter start på et nyt lægemiddel. Mistanken bør altid rejses hos en patient uden tidligere hudsygdom. |
| Underliggende Malignitet (Kræft) | Kutant T-celle lymfom (Mycosis fungoides, Sézary syndrom), leukæmi, andre lymfomer. | Sézary syndrom er en klassisk årsag, hvor kræftceller findes i både hud og blod. Mistanken opstår ved intens, vedvarende kløe og specifikke fund i blodprøver. |
| Idiopatisk Erytrodermi | Ukendt årsag. | I op til 25-30% af tilfældene findes der ingen klar underliggende årsag, selv efter en grundig udredning. Disse tilfælde kan være meget vanskelige at behandle. |
Potentielle Komplikationer: Hvorfor er Erytrodermi Farligt?
Den kompromitterede hudbarriere fører til en kaskade af alvorlige medicinske problemer, der kræver omhyggelig overvågning og behandling på et hospital:
- Væske- og Elektrolytforstyrrelser: Huden mister store mængder væske gennem fordampning, hvilket kan føre til dehydrering og forstyrrelser i kroppens saltbalance (elektrolytter).
- Problemer med Temperaturregulering: Den konstante blodgennemstrømning til huden for at bekæmpe inflammationen fører til et massivt varmetab. Dette kan resultere i hypotermi (farligt lav kropstemperatur), selv i et varmt rum.
- Øget Infektionsrisiko: Den ødelagte hudbarriere er en åben dør for bakterier. Hudinfektioner, såsom stafylokok- eller streptokokinfektioner, er almindelige og kan udvikle sig til livstruende blodforgiftning (sepsis).
- Hjerte-kar-belastning: For at kompensere for varmetabet og den øgede blodgennemstrømning i huden må hjertet arbejde hårdere. Dette kan føre til hjertesvigt, især hos ældre patienter eller patienter med eksisterende hjertesygdom.
- Ernæringsmæssige Mangler: Den konstante afskalning af hud fører til et betydeligt tab af proteiner. Samtidig kan den generelle sygdomstilstand nedsætte appetitten, hvilket kan føre til alvorlig underernæring.
Diagnose og Udredning på Hospitalet
Når en patient med mistanke om erytrodermi indlægges, iværksættes en systematisk udredning for at fastslå årsagen og vurdere omfanget af de systemiske komplikationer.
Processen indebærer typisk:
- Grundig Anamnese: Lægen vil spørge ind til patientens fulde medicinske historie, herunder tidligere hudsygdomme, al medicin (også håndkøb og kosttilskud), og hvornår symptomerne startede.
- Klinisk Undersøgelse: En fuld undersøgelse af huden, negle, hår og lymfeknuder.
- Blodprøver: Omfattende blodprøver tages for at tjekke for tegn på infektion, inflammation, elektrolytforstyrrelser, nyre- og leverfunktion samt for at lede efter unormale celler (f.eks. Sézary-celler ved mistanke om lymfom).
- Hudbiopsi: En eller flere små hudprøver (biopsi) tages i lokalbedøvelse og sendes til mikroskopisk undersøgelse. Dette er ofte den vigtigste test for at skelne mellem f.eks. psoriasis, eksem og kutant lymfom. Det kan være nødvendigt at tage flere biopsier over tid.
Behandlingsstrategier for Erytrodermi
Behandlingen har to hovedmål: at stabilisere patienten og håndtere de akutte komplikationer, og at behandle den underliggende årsag.
Understøttende Pleje (Supportive Care)
Dette er den første og vigtigste del af behandlingen:
- Væskebehandling: Intravenøs væske gives for at korrigere dehydrering og elektrolytforstyrrelser.
- Temperaturkontrol: Patienten holdes i et varmt rum og dækkes med tæpper for at undgå hypotermi.
- Hudpleje: Huden plejes omhyggeligt med milde, neutrale fugtighedscremer og eventuelt våde omslag (wet wraps) for at lindre kløe og reducere inflammation. Bading bør ske i lunkent vand med badeolie.
- Ernæring: En diætist kan blive involveret for at sikre tilstrækkeligt indtag af proteiner og kalorier.
- Infektionsbehandling: Antibiotika gives ved tegn på bakteriel infektion.
Specifik Behandling
Når den underliggende årsag er identificeret, rettes behandlingen mod denne:
- Ved psoriasis eller eksem: Systemiske behandlinger som methotrexat, ciclosporin eller biologiske lægemidler kan være nødvendige.
- Ved lægemiddelreaktion: Det mistænkte lægemiddel seponeres øjeblikkeligt.
- Ved kutant lymfom: Behandlingen varetages af specialister og kan omfatte lysbehandling, strålebehandling eller kemoterapi.
Ofte Stillede Spørgsmål (FAQ)
Er erytrodermi smitsomt?
Nej, absolut ikke. Erytrodermi er en inflammatorisk reaktion og kan ikke smitte fra person til person. Den underliggende årsag (som f.eks. psoriasis) er heller ikke smitsom.
Hvad er prognosen for en patient med erytrodermi?
Prognosen afhænger fuldstændigt af den underliggende årsag, patientens alder og generelle helbredstilstand, samt hvor hurtigt korrekt behandling iværksættes. Hvis årsagen er en lægemiddelreaktion, og medicinen stoppes, er prognosen generelt god. Hvis årsagen er en alvorlig sygdom som kræft, er prognosen mere alvorlig og afhænger af kræftbehandlingen.
Kan erytrodermi helbredes?
Man behandler den udløsende årsag. Hvis årsagen kan fjernes (f.eks. et lægemiddel) eller bringes under kontrol (f.eks. psoriasis), vil erytrodermien forsvinde. Dog kan tilstanden have tendens til at vende tilbage, hvis den underliggende sygdom blusser op igen.
Hvilken læge skal jeg kontakte ved mistanke om erytrodermi?
På grund af tilstandens alvorlighed bør man søge akut lægehjælp, typisk via skadestuen eller ved at kontakte sin praktiserende læge for en akut henvisning til en hudafdeling. Behandlingen varetages af hudlæger (dermatologer) under hospitalsindlæggelse.
Hvis du vil læse andre artikler, der ligner Erytrodermi: En komplet guide til hudsygdommen, kan du besøge kategorien Sundhed.