18/04/2001
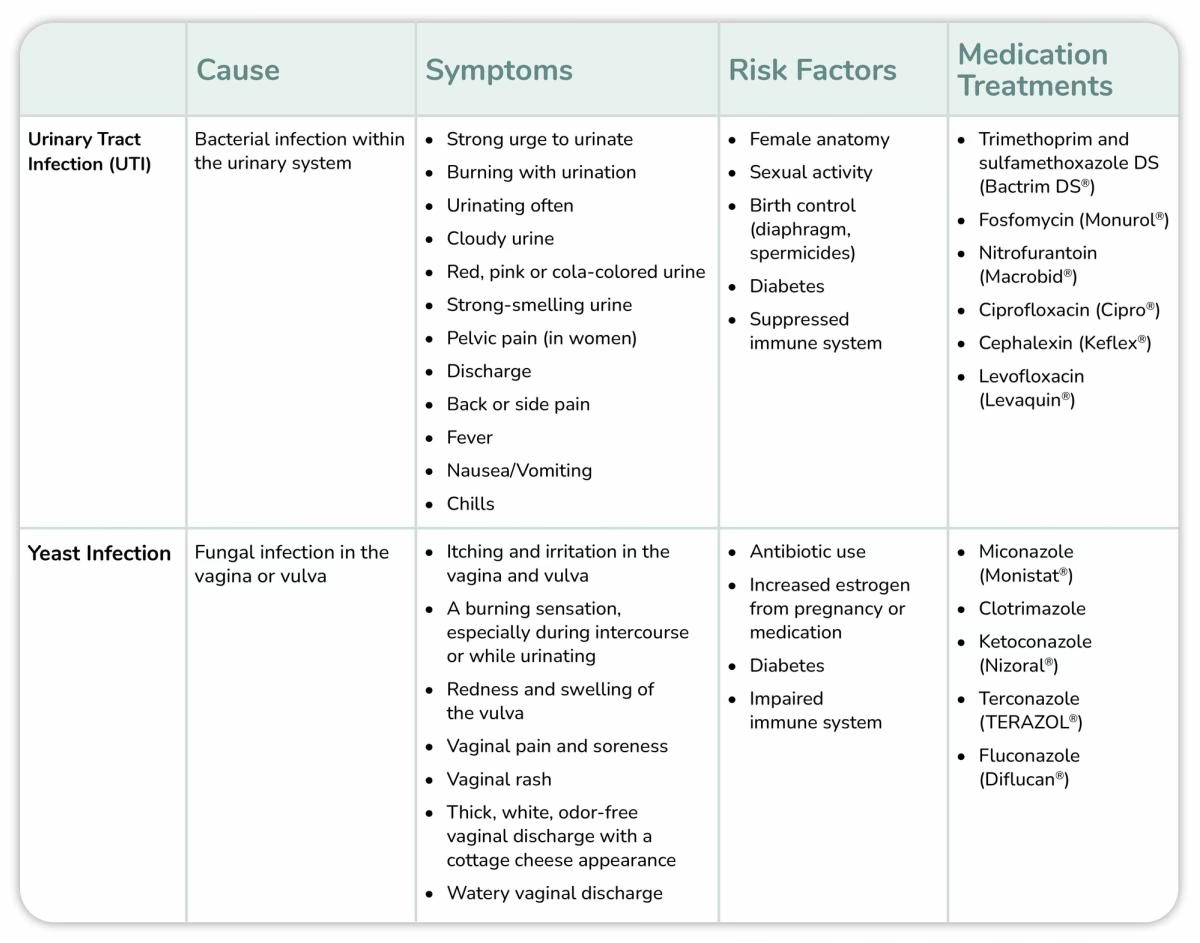
Urinvejsinfektioner (UVI), ofte kendt som blærebetændelse, er en af de mest almindelige infektionssygdomme på verdensplan. Hvert år rammes millioner af mennesker, især kvinder, hvilket fører til betydeligt ubehag, sygedage og store omkostninger for sundhedsvæsenet. Den primære årsag til over 75% af alle tilfælde er en bakterie, de fleste kender af navn: Escherichia coli, eller E. coli. Men det er en specifik type, kendt som uropatogen E. coli (UPEC), der er synderen. I årtier har antibiotika været den primære behandling, men en voksende og alarmerende bølge af antibiotikaresistens truer med at gøre vores mest effektive våben virkningsløse. Dette har tvunget forskere og læger til at tænke i helt nye baner og udforske alternative strategier. Overraskende nok peger en af de mest lovende nye veje på at bruge en anden, ufarlig type E. coli som en del af løsningen.
Forstå Fjenden: Hvad er Uropatogen E. coli (UPEC)?
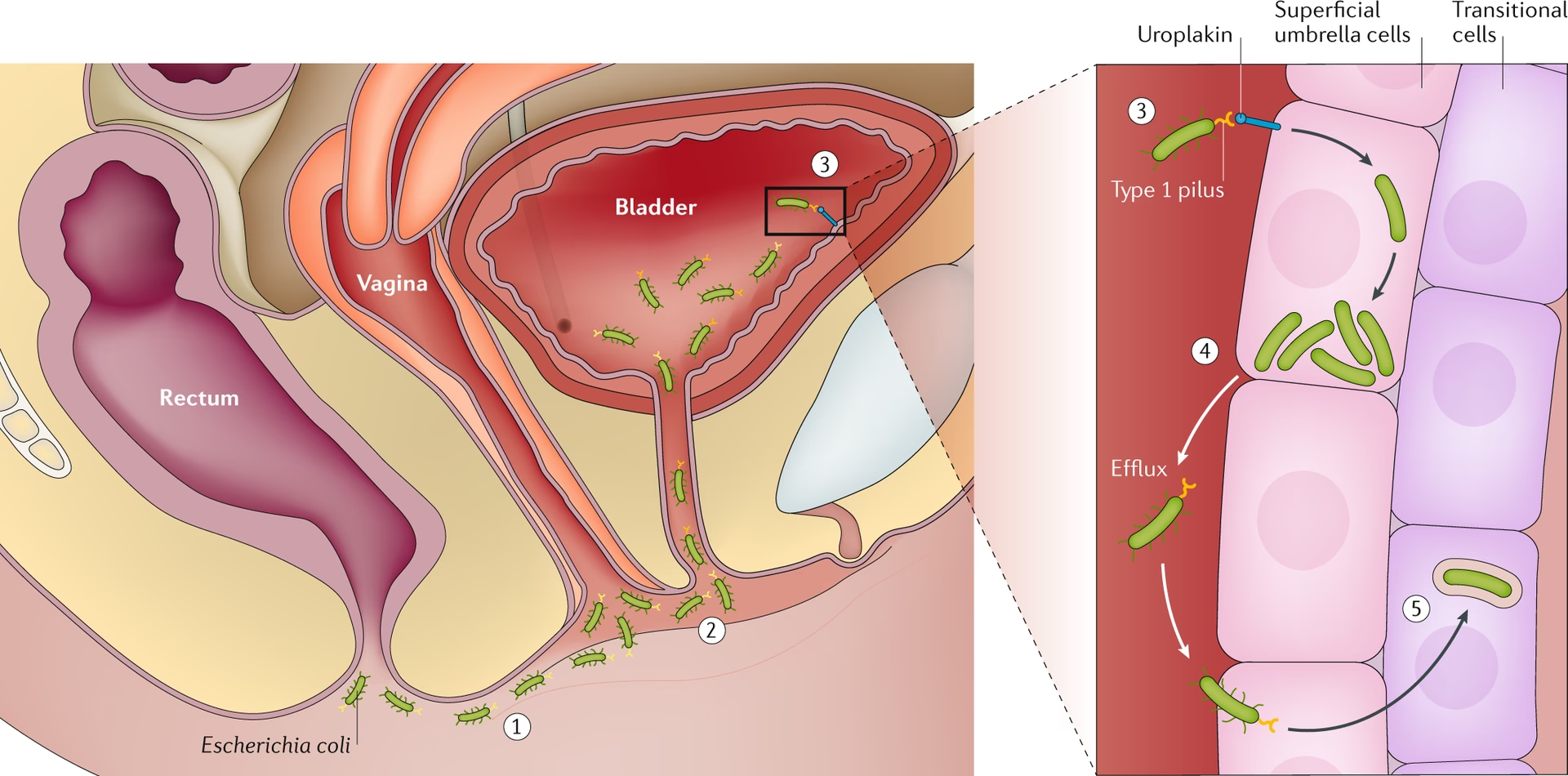
De fleste forbinder E. coli med maveinfektioner, men denne bakterie findes i utallige varianter. De fleste E. coli-stammer lever fredeligt i vores tarmsystem og er en vigtig del af en sund tarmflora. UPEC-stammer er dog anderledes. De har udviklet en række specialiserede våben, såkaldte virulensfaktorer, der gør dem i stand til at overleve rejsen fra tarmen til urinvejene og kolonisere blæren.
UPECs succes skyldes en sofistikeret overlevelsesstrategi. Først bruger de små, hårlignende vedhæng kaldet fimbrier til at hæfte sig fast på blærevæggens celler. Dette er afgørende for at undgå at blive skyllet ud med urinen. Den mest kendte af disse vedhæng er type 1 pili, som har et klæbrigt protein i spidsen (FimH), der binder sig til sukkermolekyler på overfladen af blærens celler. Når de først har fået fodfæste, kan de invadere selve blærevægscellerne. Her kan de gemme sig for kroppens immunforsvar og antibiotika. Inde i cellerne formerer de sig og danner det, man kalder intracellulære bakterielle samfund (IBCs). Disse fungerer som beskyttede fabrikker, der producerer tusindvis af nye bakterier. Når den inficerede værtscelle til sidst brister, frigives en ny hær af bakterier, klar til at inficere nabocellerne. Nogle UPEC-bakterier kan endda gå i en dvaletilstand inde i cellerne og danne såkaldte hvilende intracellulære reservoirer (QIRs). Disse reservoirer kan overleve i uger eller måneder og pludselig blive reaktiveret, hvilket er en af hovedårsagerne til, at mange mennesker lider af tilbagevendende urinvejsinfektioner.
Når Antibiotika Ikke Længere Virker
Standardbehandlingen for en UVI er en antibiotikakur. Lægemidler som trimethoprim-sulfamethoxazol, nitrofurantoin og fosfomycin har i mange år været effektive. Men den udbredte og ofte ukritiske brug af antibiotika har ført til, at UPEC-bakterier har udviklet resistens. Det betyder, at de lægemidler, vi plejede at stole på, ikke længere slår bakterierne ihjel. Særligt bekymrende er den stigende resistens over for bredspektrede antibiotika som fluorquinoloner (f.eks. ciprofloxacin), som ofte bruges til mere komplicerede infektioner. Når førstelinjebehandlinger fejler, må læger ty til stærkere og dyrere antibiotika, som kan have flere bivirkninger. I værste fald kan man stå over for en multiresistent infektion, hvor meget få eller ingen antibiotika virker. Denne krise har gjort det bydende nødvendigt at finde nye måder at forebygge og behandle UVI'er på – strategier, der ikke er afhængige af traditionelle antibiotika.
Nye Horisonter i Kampen mod UVI
Forskningen fokuserer nu på en række innovative tilgange, der sigter mod at afvæbne bakterierne i stedet for at dræbe dem, styrke kroppens eget forsvar eller bruge naturens egne våben mod UPEC.
Probiotika: Kan Gode Bakterier Vinde Krigen?
Dette bringer os tilbage til det indledende spørgsmål. Kan E. coli faktisk beskytte mod UVI? Svaret er ja – hvis det er den rigtige slags E. coli. Forskere har isoleret en bestemt stamme, E. coli 83972, fra en kvinde, der bar på bakterien i årevis uden nogensinde at få symptomer. Det viste sig, at denne stamme er dårlig til at forårsage sygdom, men ekstremt god til at kolonisere blæren og blive der. Ved at indføre denne harmløse stamme i blæren hos patienter med tilbagevendende UVI'er, kan den udkonkurrere de sygdomsfremkaldende UPEC-stammer om plads og næringsstoffer. Dette koncept, kendt som bakteriel interferens, er en form for probiotisk behandling. E. coli 83972 danner en stabil biofilm, der forhindrer farlige bakterier i at få fodfæste. Andre probiotika, især dem der indeholder Lactobacillus-stammer, undersøges også for deres evne til at opretholde en sund balance i vaginal- og tarmfloraen, hvilket kan reducere risikoen for, at UPEC spreder sig til urinvejene.
Anti-adhæsive Terapier: Bryd Bakteriens Greb
En af de mest lovende strategier er at forhindre UPEC i at hæfte sig fast til blærevæggen i første omgang. Hvis bakterien ikke kan holde fast, kan den ikke starte en infektion og bliver simpelthen skyllet ud. Her kommer et simpelt sukkermolekyle kaldet D-mannose ind i billedet. D-mannose ligner de sukkermolekyler på blærens celler, som UPEC's FimH-protein binder sig til. Når man indtager D-mannose som kosttilskud, optages det i blodet og udskilles i store mængder i urinen. I blæren fungerer D-mannosen som en lokkedue. Bakteriernes klæbrige fimbrier binder sig til de fritflydende D-mannose-molekyler i stedet for til blærevæggen. Bakterierne bliver neutraliseret og skylles let ud med urinen. Fordelen ved denne metode er, at den ikke dræber bakterier og derfor ikke fremmer resistens. Den forstyrrer heller ikke den normale tarmflora.
Sammenligning af Behandlingsstrategier
| Behandling | Mekanisme | Fordele | Ulemper/Overvejelser |
|---|---|---|---|
| Traditionel Antibiotika | Dræber bakterier eller hæmmer deres vækst. | Hurtig og effektiv mod følsomme bakterier. | Fremmer resistens, kan skade tarmfloraen, bivirkninger. |
| D-mannose | Forhindrer bakterier i at hæfte sig til blærevæggen. | Fremmer ikke resistens, skånsom, kan bruges forebyggende. | Mest effektiv til forebyggelse, virker primært mod E. coli. |
| Probiotika (f.eks. E. coli 83972) | Udkonkurrerer sygdomsfremkaldende bakterier om plads. | Langvarig beskyttelse, genopretter sund mikroflora. | Kræver ofte instillation i blæren, stadig under udvikling. |
| Tranebær-ekstrakt | Proanthocyanidiner (PACs) kan have en anti-adhæsiv effekt. | Naturligt produkt, let tilgængeligt. | Videnskabelig evidens er blandet, koncentrationen i produkter varierer. |
Fremtidens Våben: Vacciner, Fager og Nanoteknologi
Forskningen stopper ikke her. Der arbejdes intenst på at udvikle en vaccine mod UPEC. En vaccine kunne lære immunforsvaret at genkende og angribe specifikke dele af bakterien, f.eks. FimH-proteinet, og dermed forhindre infektioner, før de opstår. En anden spændende tilgang er fagterapi, som bruger bakteriofager – virus, der udelukkende inficerer og dræber bakterier. Fager er ekstremt specifikke og kan designes til kun at angribe UPEC, mens de lader de gavnlige bakterier i kroppen være i fred. Endelig udforskes nanoteknologi til at udvikle nye antimikrobielle materialer, f.eks. til katetre, eller til at levere lægemidler mere præcist til infektionsstedet.
Ofte Stillede Spørgsmål (FAQ)
Hvad er forskellen på almindelig E. coli og UPEC?
Almindelig E. coli lever harmløst i vores tarme. UPEC er en undergruppe, der har udviklet særlige egenskaber (virulensfaktorer), som gør dem i stand til at overleve i urinvejene, hæfte sig til blærevæggen og forårsage infektion.
Virker D-mannose virkelig mod blærebetændelse?
Mange studier og brugererfaringer tyder på, at D-mannose er effektivt, især til at forebygge tilbagevendende UVI'er forårsaget af E. coli. Det virker ved at forhindre bakterierne i at klæbe sig fast. Det er dog vigtigt at konsultere en læge, da det ikke er en erstatning for antibiotika ved en akut, aktiv infektion.
Er det sikkert at bruge en 'god' E. coli-stamme som behandling?
Ja, de stammer, der anvendes i probiotisk behandling som E. coli 83972, er nøje udvalgt for deres manglende evne til at forårsage sygdom. De er designet til at kolonisere på en sikker måde. Denne type behandling er dog stadig primært på forskningsstadiet og ikke bredt tilgængelig.
Hvorfor virker mine antibiotika ikke længere?
Dette skyldes antibiotikaresistens. Over tid har bakterierne udviklet forsvarsmekanismer mod de antibiotika, de ofte udsættes for. Det er en alvorlig global sundhedsudfordring, der kræver mere ansvarlig brug af antibiotika.
Kan jeg forhindre blærebetændelse med tranebærjuice?
Tranebær indeholder stoffer (proanthocyanidiner), der menes at have en anti-adhæsiv effekt, ligesom D-mannose. Effekten er dog omdiskuteret, og videnskabelige studier har vist blandede resultater. For at opnå en potentiel effekt kræves ofte højt koncentrerede ekstrakter i kapselform, da mængden i almindelig juice sjældent er tilstrækkelig.
Konklusion: En Ny Æra for Behandling af Urinvejsinfektioner
Kampen mod urinvejsinfektioner står ved en skillevej. Den stigende antibiotikaresistens tvinger os til at bevæge os væk fra en ensidig afhængighed af antibiotika og hen imod en mere intelligent og mangesidet tilgang. Strategier som probiotika, anti-adhæsive terapier som D-mannose, og fremtidige løsninger som vacciner repræsenterer et paradigmeskift. Fokus flyttes fra at udrydde bakterier med kemiske våben til at genoprette kroppens naturlige balance, afvæbne patogener og styrke vores eget forsvar. Selvom mange af disse metoder stadig er under udvikling, giver de håb om en fremtid, hvor smertefulde og tilbagevendende urinvejsinfektioner kan forebygges og behandles mere effektivt og bæredygtigt.
Hvis du vil læse andre artikler, der ligner Kan E. coli beskytte mod blærebetændelse?, kan du besøge kategorien Sundhed.