28/12/2020
Tuberkulose (TB) er fortsat en af verdens mest dødelige infektionssygdomme og rammer millioner af mennesker hvert år. Kampen mod denne sygdom kræver konstant innovation og tilpasning. Som svar på ny forskning og udviklingen af bedre lægemidler er der blevet udgivet opdaterede retningslinjer for behandling af tuberkulose for 2025. Disse nye retningslinjer markerer et betydeligt fremskridt og tilbyder hurtigere, mere effektive og sikrere behandlingsmuligheder for patienter over hele verden. Denne artikel vil i detaljer udforske disse ændringer og forklare, hvad de betyder for patienter og sundhedspersonale.
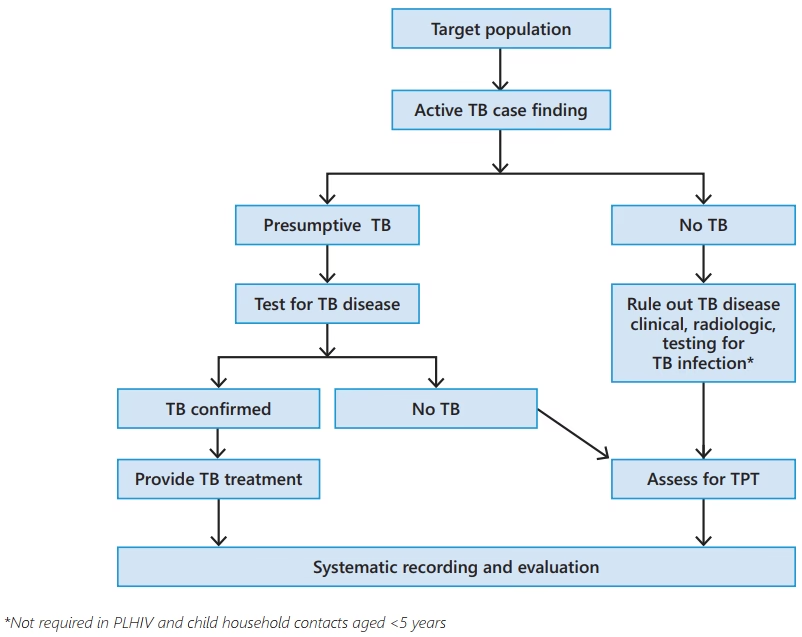
Hvad er Tuberkulose (TB)?
Tuberkulose er en alvorlig infektion forårsaget af bakterien Mycobacterium tuberculosis. Den angriber oftest lungerne (lungetuberkulose), men kan også påvirke andre dele af kroppen, såsom nyrerne, rygsøjlen og hjernen. Sygdommen spredes gennem luften, når en person med aktiv lungetuberkulose hoster, nyser eller taler, og frigiver bakterier i luften, som andre derefter kan indånde. Ikke alle, der bliver smittet med TB-bakterier, bliver syge. Nogle mennesker har en såkaldt latent TB-infektion, hvor bakterierne er i kroppen i en inaktiv tilstand og ikke forårsager symptomer. Disse personer er ikke smitsomme. Aktiv tuberkulose opstår, når immunsystemet ikke kan holde bakterierne i skak, hvilket fører til symptomer og risiko for at smitte andre.
Almindelige Symptomer på Aktiv TB
- En vedvarende hoste, der varer mere end to til tre uger.
- Smerter i brystet.
- Ophostning af blod eller slim (sputum).
- Svaghed eller træthed.
- Vægttab uden kendt årsag.
- Manglende appetit.
- Feber og kulderystelser.
- Nattesved.
Tidlig diagnose og behandling er afgørende for at forhindre alvorlige komplikationer og stoppe spredningen af sygdommen.
Hvorfor Var Nye Retningslinjer Nødvendige?
En af de største udfordringer i behandlingen af tuberkulose er udviklingen af lægemiddelresistens. Når TB-bakterier udsættes for antibiotika, kan nogle overleve og formere sig, hvilket fører til stammer, der ikke længere reagerer på standardmedicinen. Dette sker ofte, når patienter ikke fuldfører deres behandlingsforløb korrekt. Multiresistent tuberkulose (MDR-TB) er resistent over for de to mest effektive førstelinjelægemidler, isoniazid og rifampicin. Ekstensivt lægemiddelresistent tuberkulose (XDR-TB) er endnu mere alvorlig og resistent over for flere lægemidler. Behandlingen af disse former for TB har traditionelt været langvarig (op til to år), dyr og forbundet med alvorlige bivirkninger. De nye 2025-retningslinjer er udviklet for at imødegå disse udfordringer ved at introducere kortere, mere effektive og mindre giftige behandlingsregimer baseret på resultaterne fra banebrydende kliniske forsøg.
Væsentlige Opdateringer i 2025-Retningslinjerne
De nye retningslinjer introducerer flere vigtige ændringer, der sigter mod at forbedre behandlingsresultaterne for alle former for TB.
1. Kortere Behandling for Lægemiddelfølsom TB
For patienter med lægemiddelfølsom lungetuberkulose har standardbehandlingen i årtier været et 6-måneders forløb. 2025-retningslinjerne introducerer nu en kortere behandling på 4 måneder som en mulighed for de fleste voksne og unge. Dette regime består af en kombination af rifapentin, isoniazid, pyrazinamid og moxifloxacin. Den kortere varighed gør det lettere for patienter at fuldføre behandlingen, hvilket reducerer risikoen for resistensudvikling og forbedrer livskvaliteten.

2. Revolutionerende Behandling for Lægemiddelresistent TB
Den måske mest betydningsfulde opdatering er introduktionen af et nyt, fuldt oralt 6-måneders regime for patienter med lægemiddelresistent TB. Dette regime, kendt som BPaLM, består af tre lægemidler: Bedaquilin, Pretomanid og Linezolid, suppleret med Moxifloxacin. For patienter med resistens over for moxifloxacin anvendes et tre-stofs regime kaldet BPaL.
Dette er et kæmpe fremskridt i forhold til de tidligere regimer, der kunne vare 18-24 måneder og ofte krævede smertefulde daglige injektioner. Kliniske forsøg, såsom TB-PRACTECAL, har vist, at BPaLM-regimet er mere effektivt (med en succesrate på omkring 89%) og har færre alvorlige bivirkninger end de ældre, længerevarende behandlinger. Dette nye regime gør behandlingen mere tålelig og tilgængelig for patienterne.
3. Hurtigere og Mere Præcis Diagnose
Retningslinjerne lægger stor vægt på brugen af hurtige molekylære tests som den primære metode til diagnose. Tests som Xpert MTB/RIF og TrueNat kan på få timer identificere TB-bakterier og samtidig teste for resistens over for rifampicin. Dette gør det muligt for læger at starte den korrekte behandling næsten med det samme, i stedet for at skulle vente i uger på resultater fra traditionelle dyrkningsmetoder. En hurtig og præcis diagnose er nøglen til at forbedre patientens chancer for helbredelse og forhindre yderligere smittespredning.
4. Fokus på Forebyggende Behandling og Patientstøtte
Forebyggelse er et centralt element i de nye retningslinjer. Nære kontakter til personer med aktiv TB, især børn og personer med svækket immunforsvar, anbefales nu at modtage forebyggende behandling for at forhindre dem i at udvikle aktiv sygdom. Derudover understreges vigtigheden af en patientcentreret tilgang, der inkluderer ernæringsmæssig støtte, rådgivning og brug af digitale værktøjer til at hjælpe patienter med at huske deres medicin.
Sammenligning: Gamle vs. Nye Retningslinjer
For at give et klart overblik er her en sammenligningstabel over de vigtigste forskelle mellem de gamle og de nye retningslinjer.
| Funktion | Gamle Retningslinjer | Nye 2025 Retningslinjer |
|---|---|---|
| Behandlingsvarighed (Lægemiddelfølsom TB) | Standard 6 måneder | Mulighed for 4 måneder for de fleste voksne og unge |
| Behandling (MDR-TB) | 9-24 måneder, ofte med injektioner | 6 måneders fuldt oralt regime (BPaLM/BPaL) |
| Diagnostisk Førstevalg | Mikroskopi og dyrkning | Hurtige molekylære tests (f.eks. Xpert MTB/RIF) |
| Bivirkninger (MDR-TB behandling) | Hyppige og alvorlige (f.eks. høretab, nyreskade) | Færre og mere håndterbare bivirkninger |
| Patientperspektiv | Langvarig, byrdefuld behandling | Kortere, mere tålelig behandling, forbedret livskvalitet |
Ofte Stillede Spørgsmål (FAQ)
Hvor længe varer en TB-behandling nu?
For lægemiddelfølsom TB kan behandlingen nu være så kort som 4 måneder for mange patienter, i stedet for de tidligere 6 måneder. For multiresistent TB er behandlingen drastisk reduceret fra op til 24 måneder til et standardiseret 6-måneders forløb med det nye BPaLM-regime.
Er de nye behandlinger sikre?
Ja. De nye regimer er blevet grundigt testet i store kliniske forsøg og har vist sig at være ikke kun mere effektive, men også sikrere med færre alvorlige bivirkninger end de ældre, længerevarende behandlinger. Som med al medicin er der potentielle bivirkninger, og patienterne vil blive nøje overvåget af deres læge under hele forløbet.
Hvem er berettiget til de nye, kortere behandlinger?
De fleste voksne og unge (over 12-14 år, afhængigt af regimet) med lungetuberkulose er berettigede. Beslutningen træffes dog altid af en læge baseret på patientens specifikke tilstand, herunder sygdommens sværhedsgrad og eventuelle resistensmønstre. De nye regimer anbefales endnu ikke til små børn eller gravide kvinder på grund af manglende data, men forskning pågår.
Hvad er BPaLM-regimet helt præcist?
BPaLM er et akronym for de fire lægemidler, der udgør regimet: Bedaquilin, Pretomanid, Linezolid og Moxifloxacin. Det er et fuldt oralt regime, der tages dagligt i 6 måneder og har vist sig yderst effektivt mod multiresistent tuberkulose.
Hvorfor er det så vigtigt at fuldføre hele behandlingsforløbet?
At fuldføre hele medicinkuren er den eneste måde at sikre, at alle TB-bakterier i kroppen bliver dræbt. Hvis man stopper behandlingen for tidligt, selvom man føler sig bedre, kan de overlevende bakterier udvikle resistens over for medicinen. Dette gør sygdommen meget sværere og dyrere at behandle og øger risikoen for at smitte andre med en resistent form for TB.
Konklusion
De nye retningslinjer for tuberkulosebehandling i 2025 repræsenterer et monumentalt skridt fremad i den globale kamp mod TB. Med introduktionen af kortere, sikrere og mere effektive behandlingsregimer, især for de mest resistente former for sygdommen, er der nyt håb for millioner af patienter. Ved at kombinere disse medicinske gennembrud med hurtigere diagnostik og stærk patientstøtte, er vi bedre rustet end nogensinde til at mindske byrden af tuberkulose og bevæge os tættere på målet om at udrydde sygdommen. Hvis du eller en du kender oplever symptomer på TB, er det afgørende at søge lægehjælp med det samme. Tidlig handling redder liv.
Hvis du vil læse andre artikler, der ligner Nye Retningslinjer for Tuberkulosebehandling 2025, kan du besøge kategorien Sundhed.
