20/01/2004
Forbindelsen mellem infektionssygdomme og kroniske lidelser er et stadigt voksende fokusområde inden for moderne medicin. En af de mest markante og klinisk relevante sammenhænge er den mellem tuberkulose (TB) og diabetes. Mange patienter og endda sundhedspersonale er ikke altid opmærksomme på, hvor tæt disse to tilstande er forbundet. At forstå, hvordan blodsukkerniveauer, eller glykæmi, opfører sig hos en patient med tuberkulose, er ikke kun et akademisk spørgsmål; det er afgørende for en vellykket behandling og for at forhindre alvorlige komplikationer. Denne artikel vil dykke ned i den komplekse interaktion mellem TB og blodsukker, belyse behandlingsmål og udforske de udfordringer og strategier, der er forbundet med at håndtere denne dobbelte sygdomsbyrde.
Den Tovejsforbindelse mellem Tuberkulose og Diabetes
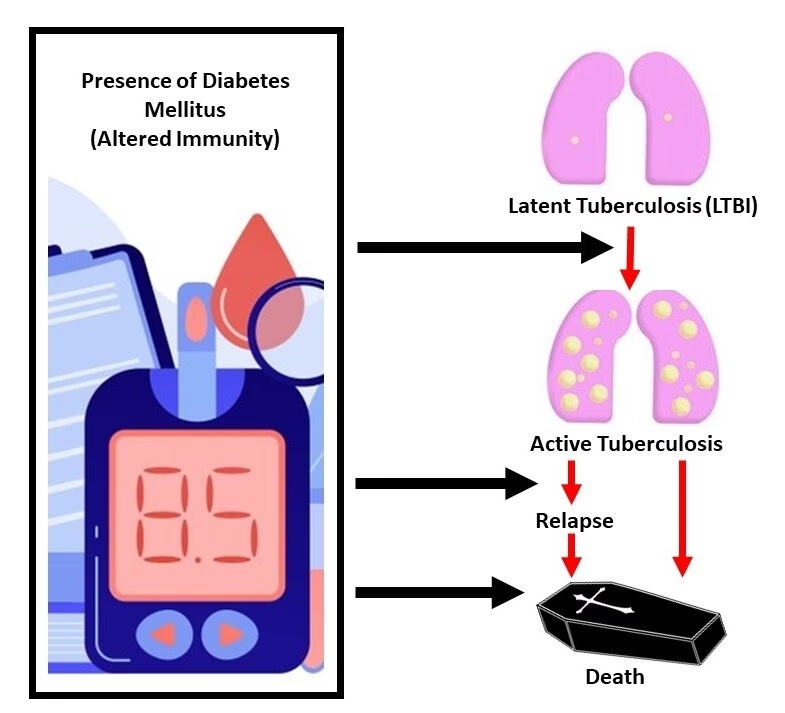
Forholdet mellem tuberkulose og diabetes er ikke en ensrettet gade; det er en farlig tovejsforbindelse, hvor hver sygdom forværrer den anden. Man taler ofte om en "ond cirkel", som kan være svær at bryde uden en integreret behandlingsindsats.
- Diabetes øger risikoen for TB: Personer med diabetes, især dårligt kontrolleret diabetes, har et svækket immunsystem. Høje blodsukkerniveauer nedsætter funktionen af de hvide blodlegemer, som er kroppens primære forsvar mod infektioner som TB. Det anslås, at personer med diabetes har op til tre gange så høj risiko for at udvikle aktiv TB sammenlignet med personer uden diabetes.
- TB forværrer blodsukkerkontrol: En aktiv TB-infektion er en enorm stressfaktor for kroppen. Kroppen frigiver stresshormoner som kortisol, der øger blodsukkeret. Den kroniske inflammation, som TB forårsager, kan også føre til insulinresistens, hvor kroppens celler ikke reagerer effektivt på insulin. Dette kan gøre en eksisterende diabetes sværere at kontrollere eller endda udløse diabetes hos personer, der er prædisponerede (prædiabetes).
Ideelle Blodsukkerværdier under TB-Behandling
Når en patient har både TB og diabetes, er stram blodsukkerkontrol afgørende for et vellykket behandlingsresultat for TB. De specifikke mål, der nævnes – HbA1c <7%, fastende blodsukker 80-109 mg/dl og postprandialt blodsukker 80-140 mg/dl – er de generelle mål for god diabeteskontrol. De er ikke værdier, som TB forårsager i sig selv, men snarere de mål, man stræber efter hos en patient med begge sygdomme for at optimere chancerne for helbredelse.
Lad os omsætte disse værdier til de enheder, der oftest bruges i Danmark (mmol/L), og præsentere dem i en overskuelig tabel.
Tabel: Målværdier for Blodsukker hos Patienter med TB og Diabetes
| Parameter | Målværdi (USA - mg/dl) | Målværdi (Danmark - mmol/L) | Forklaring |
|---|---|---|---|
| Langtidsblodsukker (HbA1c) | < 7% | < 53 mmol/mol | Viser det gennemsnitlige blodsukkerniveau over de sidste 2-3 måneder. Et afgørende mål for den generelle kontrol. |
| Fastende Blodsukker | 80 - 109 mg/dl | 4,4 - 6,1 mmol/L | Måles om morgenen før morgenmad. Indikerer kroppens basale blodsukkerregulering. |
| Postprandialt Blodsukker | 80 - 140 mg/dl | 4,4 - 7,8 mmol/L | Måles ca. 1,5-2 timer efter et måltid. Viser kroppens evne til at håndtere sukker fra maden. |
At opnå disse mål er vitalt. Forskning har vist, at patienter med dårligt kontrolleret diabetes har en langsommere respons på TB-behandling, en højere risiko for behandlingssvigt og en øget risiko for tilbagefald efter endt behandling.
Udfordringer i Behandlingen: Når Medicin krydser Veje
Behandling af en patient med både TB og diabetes er komplekst. En af de største udfordringer ligger i interaktionen mellem de lægemidler, der bruges til at behandle de to tilstande.
Rifampicin og Diabetesmedicin
Rifampicin er en hjørnesten i behandlingen af tuberkulose. Det er et yderst effektivt antibiotikum, men det har en markant ulempe: det accelererer nedbrydningen af mange andre lægemidler i leveren. Dette gælder især for mange typer af orale antidiabetika (piller mod diabetes), såsom sulfonylurinstoffer.
- Effekt: Når en patient tager rifampicin, kan effekten af deres diabetespiller blive kraftigt reduceret, hvilket fører til ukontrolleret højt blodsukker (hyperglykæmi).
- Løsning: I mange tilfælde er det nødvendigt midlertidigt at omlægge patientens diabetesbehandling til insulin under hele TB-behandlingsforløbet. Insulin påvirkes ikke af rifampicin på samme måde og giver en mere forudsigelig og stabil kontrol over blodsukkeret.
Risikoen for Lægemiddelresistent TB (MDR-TB)
Den information, der nævnes om MDR-TB (Multi-Drug Resistant Tuberculosis), er yderst relevant i denne kontekst. MDR-TB opstår, når TB-bakterierne bliver resistente over for de mest effektive lægemidler, herunder rifampicin. Dårlig blodsukkerkontrol er en risikofaktor for udvikling af MDR-TB. Hvis en patients immunforsvar er svækket på grund af hyperglykæmi, og behandlingen ikke virker optimalt, kan det give bakterierne en chance for at mutere og udvikle resistens. En patient, der oplever behandlingssvigt, som beskrevet i definitionen af et MDR-TB-tilfælde, kan have haft ukontrolleret diabetes som en medvirkende årsag.
Strategier for en vellykket Dobbeltbehandling
For at sikre det bedst mulige resultat for patienten kræves en koordineret og proaktiv tilgang.
- Screening: Alle patienter, der diagnosticeres med TB, bør screenes for diabetes. Ligeledes bør patienter med diabetes, der udviser symptomer som langvarig hoste, vægttab og feber, undersøges for TB.
- Integreret Behandlingsplan: Lægen, der behandler TB (typisk en lungemediciner), og lægen, der styrer diabetes (en endokrinolog eller egen læge), skal arbejde tæt sammen. De skal i fællesskab lægge en plan for både TB-medicin og justering af diabetesbehandlingen.
- Hyppig Monitorering: Blodsukkeret skal måles hyppigt, især i starten af TB-behandlingen, når rifampicin introduceres. Dette giver mulighed for hurtige justeringer af diabetesmedicinen.
- Patientuddannelse: Patienten spiller en central rolle. Det er afgørende, at de forstår vigtigheden af at tage deres medicin korrekt (for begge sygdomme), følge kostråd og måle deres blodsukker regelmæssigt.
Ofte Stillede Spørgsmål (FAQ)
Kan tuberkulose forårsage diabetes?
TB forårsager ikke direkte diabetes type 1 eller type 2 hos en ellers rask person. Men den stress og inflammation, som en aktiv TB-infektion medfører, kan afsløre en underliggende prædiabetes eller gøre en eksisterende diabetes meget sværere at styre. Man taler om "stress-induceret hyperglykæmi".
Hvorfor er det så vigtigt at kontrollere blodsukkeret under TB-behandling?
Et højt blodsukker svækker immunsystemets evne til at bekæmpe TB-bakterierne. God blodsukkerkontrol hjælper kroppen med at bekæmpe infektionen mere effektivt, reducerer risikoen for behandlingssvigt, mindsker risikoen for at udvikle resistent TB og kan føre til en hurtigere helbredelse.
Skal jeg skifte til insulin, hvis jeg får TB og tager piller for min diabetes?
Det er meget sandsynligt, især hvis din TB-behandling inkluderer rifampicin. Rifampicin nedsætter effekten af mange diabetespiller markant. Insulin er ofte den sikreste og mest effektive måde at styre dit blodsukker på, mens du er i TB-behandling. Din læge vil træffe denne beslutning sammen med dig.
Hvad sker der med mit blodsukker, når jeg er færdig med TB-behandlingen?
Når TB-infektionen er helbredt, og du stopper med TB-medicinen (især rifampicin), vil kroppens stressniveau falde, og interaktionen med din diabetesmedicin ophører. Det betyder ofte, at dit behov for diabetesmedicin falder. Hvis du blev sat på insulin, kan du muligvis vende tilbage til pillebehandling. Dette skal ske i tæt samråd med din læge for at undgå for lavt blodsukker (hypoglykæmi).
Afslutningsvis er styring af blodsukkeret hos en tuberkulosepatient ikke blot en sidebemærkning; det er en integreret og fundamental del af en vellykket behandling. Ved at anerkende den tætte forbindelse mellem disse to sygdomme og ved at implementere en omhyggelig, koordineret behandlingsplan kan sundhedspersonale give patienterne den bedste chance for at overvinde den dobbelte byrde og opnå et godt helbred.
Hvis du vil læse andre artikler, der ligner TB og Blodsukker: Den Skjulte Forbindelse, kan du besøge kategorien Sundhed.

