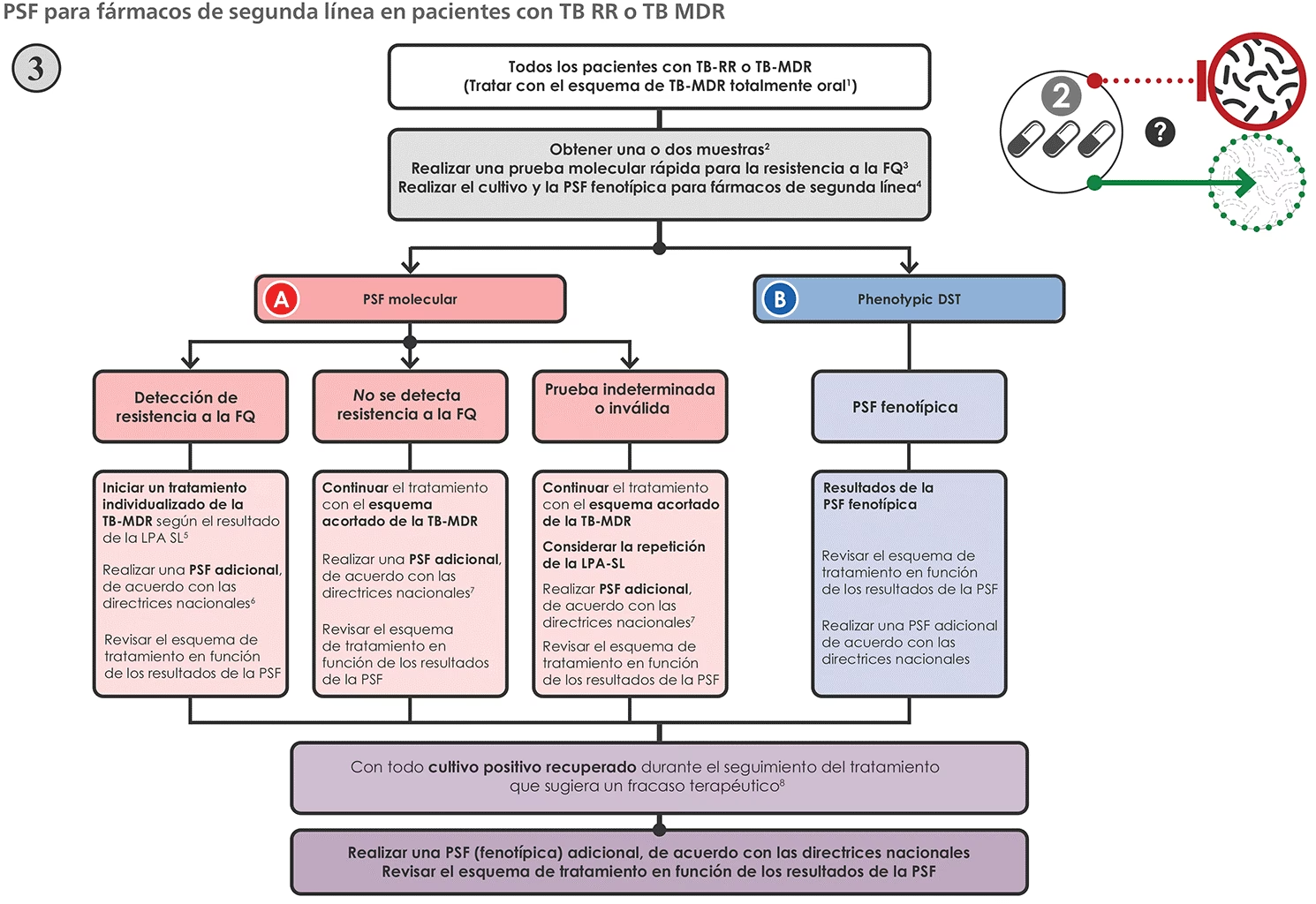
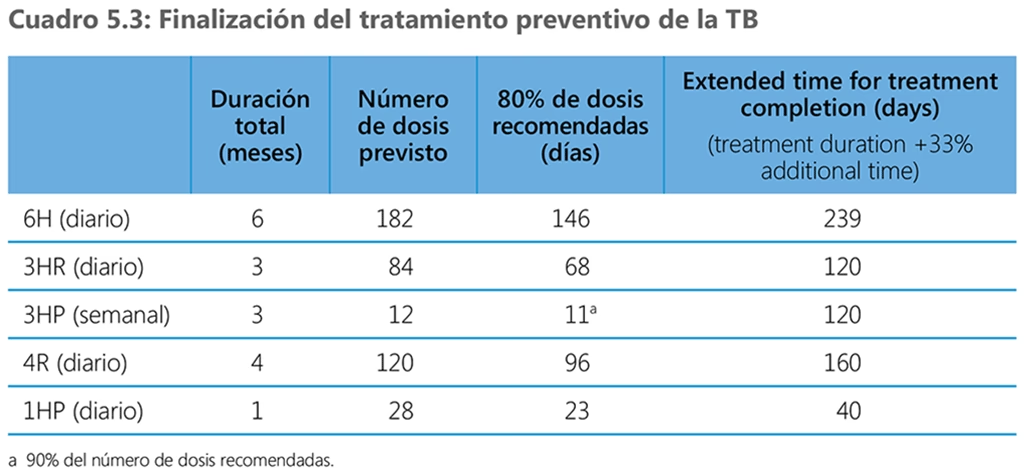
09/01/1999
Tuberkulose, engang kendt som 'tæring', var i århundreder en af menneskehedens mest frygtede og dødelige sygdomme. Før midten af det 20. århundrede var en diagnose ofte ensbetydende med en langsom og smertefuld nedbrydning af kroppen, med begrænsede og ofte ineffektive behandlingsmuligheder. Patienter blev isoleret i sanatorier, hvor 'behandlingen' bestod af frisk luft, hvile og nærende kost. Kirurgiske indgreb, såsom at fjerne dele af lungen, var desperate forsøg på at standse sygdommens fremmarch. Alt dette ændrede sig dog dramatisk med et af de største medicinske gennembrud i historien: opdagelsen af antibiotika. Denne revolution forvandlede ikke kun overlevelsesraten, men også selve behandlingsforløbet, og gjorde det muligt at forkorte en proces, der tidligere strakte sig over år, til blot få måneder.
Livet før antibiotika: Sanatoriets æra
For at forstå omfanget af den revolution, antibiotika medførte, er det vigtigt at se på, hvordan man behandlede tuberkulose før deres ankomst. Fra slutningen af 1800-tallet og frem til 1940'erne var sanatorier den primære behandlingsform. Disse institutioner, ofte placeret i naturskønne og isolerede omgivelser, byggede på en filosofi om, at kroppens eget immunforsvar kunne bekæmpe infektionen, hvis det fik de rette betingelser. Behandlingen, kendt som 'klimatoterapi', indebar:
- Strikt sengeleje: Patienterne tilbragte det meste af dagen i sengen, ofte på åbne verandaer, uanset vejret, for at indånde så meget frisk luft som muligt.
- Næringsrig kost: En diæt rig på kalorier, proteiner og vitaminer skulle styrke kroppen.
- Helioterapi: Kontrolleret eksponering for sollys blev anset for at have helbredende egenskaber.
- Kollapsterapi: I mere alvorlige tilfælde forsøgte læger at 'hvile' den inficerede lunge ved at få den til at kollapse. Dette blev gjort ved at pumpe luft ind i brysthulen (pneumothorax) eller ved kirurgisk at fjerne ribben (thorakoplastik).
Selvom disse metoder undertiden kunne bremse sygdommen hos nogle patienter, var de langt fra en kur. Dødeligheden var fortsat høj, og behandlingen var en lang, opslidende og socialt isolerende proces, der kunne vare i årevis uden garanti for succes.
Det videnskabelige gennembrud: Streptomycin og kombinationsterapi
Vendepunktet kom i 1943, da mikrobiologen Selman Waksman og hans team ved Rutgers University isolerede stoffet streptomycin fra en jordbakterie. Kliniske forsøg viste hurtigt, at dette nye lægemiddel havde en dramatisk effekt på Mycobacterium tuberculosis, bakterien der forårsager tuberkulose. For første gang i historien havde læger et våben, der direkte kunne angribe og dræbe sygdomsfremkaldende bakterier i kroppen.
Det stod dog hurtigt klart, at streptomycin alene ikke var løsningen. Bakterierne udviklede hurtigt resistens over for lægemidlet, hvilket gjorde behandlingen ineffektiv. Dette førte til den næste store erkendelse: Nøglen til succesfuld behandling var kombinationsterapi. Ved at kombinere streptomycin med andre nyopdagede lægemidler som para-aminosalicylsyre (PAS) og senere isoniazid (INH) i 1950'erne, kunne man angribe bakterierne fra flere vinkler samtidigt. Dette reducerede risikoen for resistensudvikling markant og øgede helbredelsesraten dramatisk. Behandlingsvarigheden var dog stadig lang, typisk mellem 18 og 24 måneder, hvilket var en stor belastning for både patienter og sundhedssystemer.
Revolutionen i 1960'erne: Vejen til korttidsbehandling
Det afgørende skridt mod en kortere behandlingstid blev taget i 1960'erne med opdagelsen af rifampicin. Dette antibiotikum viste sig at være ekstremt potent mod tuberkulosebakterier, især de langsomt delende bakterier, som andre lægemidler havde svært ved at udrydde. Da rifampicin blev kombineret med isoniazid og et andet vigtigt lægemiddel, pyrazinamid, opdagede forskere, at de kunne opnå en 'steriliserende' effekt, der dræbte bakterierne meget hurtigere end tidligere regimer.
Dette førte til udviklingen af 'Short-Course Chemotherapy' (SCC), eller korttidsbehandling. Kliniske studier bekræftede, at en standardiseret 6-måneders behandling med en kombination af isoniazid, rifampicin, pyrazinamid og ofte ethambutol var lige så effektiv som de tidligere 18-24 måneders behandlinger. Dette var en monumental landvinding. En kortere behandlingsperiode betød:
- Bedre patientefterlevelse: Det er langt mere sandsynligt, at en patient fuldfører en 6-måneders kur end en 2-årig kur.
- Lavere omkostninger: Både for patienten og for sundhedsvæsenet.
- Mindre risiko for bivirkninger: Kortere eksponering for potente lægemidler.
- Hurtigere standsning af smittespredning: Patienten bliver hurtigere smittefri.
Denne strategi blev grundlaget for den globale standard for tuberkulosebehandling, som Verdenssundhedsorganisationen (WHO) senere formaliserede i sin DOTS (Directly Observed Treatment, Short-course) strategi, der sikrer, at patienter tager deres medicin korrekt under opsyn.
Sammenligning af behandlingsæraer
Den følgende tabel illustrerer den dramatiske udvikling i behandlingen af tuberkulose:
| Periode | Primær Behandlingsmetode | Typisk Varighed | Effektivitet |
|---|---|---|---|
| Før 1940'erne | Sanatoriebehandling (hvile, frisk luft, kirurgi) | År til livslang | Meget lav, høj dødelighed |
| 1950'erne - 1960'erne | Kombinationsterapi (Streptomycin, INH, PAS) | 18-24 måneder | Høj, men langvarig behandling |
| Efter 1970'erne | Korttidsbehandling (Rifampicin, INH, PZA) | 6-9 måneder | Meget høj (>95% helbredelse) |
Konklusion: En fortsat kamp
Opdagelsen af antibiotika og den efterfølgende udvikling af effektiv kombinationsterapi og korttidsbehandling er en af de største succeshistorier i moderne medicin. Det har forvandlet tuberkulose fra en næsten sikker dødsdom til en sygdom, der kan kureres på få måneder. Det videnskabelige arbejde, der startede i midten af det 20. århundrede, har reddet millioner af liv og lagt fundamentet for den globale kontrolindsats i dag. Selvom kampen mod tuberkulose fortsætter, især med udfordringen fra multiresistente stammer, er det værd at huske, at vi står på skuldrene af de giganter, der gav os de værktøjer, der gjorde det muligt at forkorte behandlingen og give håb til utallige patienter verden over.
Ofte Stillede Spørgsmål (FAQ)
Hvorfor er det så vigtigt at fuldføre hele antibiotikakuren?
Det er altafgørende at fuldføre hele den ordinerede behandling, selvom man føler sig rask efter få uger. Hvis man stopper for tidligt, kan de mest hårdføre bakterier overleve og formere sig. Disse overlevende bakterier kan udvikle resistens over for de anvendte lægemidler, hvilket resulterer i multiresistent tuberkulose (MDR-TB), som er meget sværere og dyrere at behandle.
Er tuberkulose stadig et problem i Danmark?
Ja, selvom antallet af tilfælde er lavt sammenlignet med mange andre lande, diagnosticeres der stadig tuberkulose i Danmark hvert år. De fleste tilfælde ses hos personer, der er smittet i udlandet, eller blandt socialt udsatte grupper. Sundhedssystemet har en effektiv strategi for opsporing og behandling for at forhindre smittespredning.
Hvad er forskellen på almindelig tuberkulose og multiresistent tuberkulose (MDR-TB)?
Almindelig (lægemiddelfølsom) tuberkulose kan behandles med en standard 6-måneders kur af de mest effektive førstelinjelægemidler. MDR-TB er en form for tuberkulose, hvor bakterierne er resistente over for de to vigtigste lægemidler, isoniazid og rifampicin. Behandlingen af MDR-TB er meget mere kompleks, varer op til to år, involverer dyrere andelinjelægemidler med flere bivirkninger og har en lavere succesrate.
Hvis du vil læse andre artikler, der ligner Hvordan antibiotika revolutionerede TB-behandling, kan du besøge kategorien Sundhed.