13/12/2016
Tuberkulose har i århundreder været en frygtet og dødelig sygdom. Men takket være fremskridt inden for medicin og videnskab er det i dag en sygdom, der kan behandles og helbredes. Grundlaget for en vellykket behandling er en kombination af flere lægemidler over en længere periode samt patientens fulde engagement i at følge behandlingsplanen nøje. At forstå de forskellige typer medicin og behandlingsstrategier er afgørende for både patienter og pårørende. Denne artikel dykker ned i de moderne metoder, der anvendes til at bekæmpe denne infektionssygdom.
Hvad er Tuberkulose?
Tuberkulose (TB) er en infektionssygdom, der primært er forårsaget af bakterien Mycobacterium tuberculosis, også kendt som "Kochs bacille" efter dens opdager, Robert Koch. Sammen med beslægtede bakterier som M. bovis og M. africanum udgør den Mycobacterium tuberculosis complex. Mennesket er den primære vært for denne mikroorganisme, hvilket gør sygdommen særligt smitsom fra person til person. Smitten sker typisk via indånding af små dråber (aerosoler), som en smittet person udskiller ved hoste, nys eller tale. Patienter, der aktivt udskiller baciller i deres luftvejssekreter, kaldes bacillære og er de mest smitsomme.
Selvom TB kan ramme alle, ses de højeste dødelighedsrater i lande med dårlige levevilkår, især i dele af Afrika og Asien. Der er en stærk og farlig sammenhæng mellem TB og HIV, da et svækket immunforsvar gør en person meget mere modtagelig over for en aktiv TB-infektion. Faktisk anslås det, at omkring en fjerdedel af alle dødsfald blandt HIV-positive patienter skyldes tuberkulose.
Grundlaget for Moderne Tuberkulosebehandling
Behandlingen af tuberkulose er en omhyggeligt planlagt proces, der sigter mod at udrydde bakterierne fuldstændigt og forhindre udviklingen af lægemiddelresistens. Nøglen til succes er kombinationsbehandling, hvor flere forskellige antibiotika anvendes samtidigt. Dette skyldes, at Mycobacterium tuberculosis har en tendens til hurtigt at udvikle resistens, hvis den kun udsættes for et enkelt lægemiddel. Ved at angribe bakterien fra flere vinkler minimeres denne risiko markant.
Behandlingen opdeles generelt i to kategorier af lægemidler:
- Førstelinjelægemidler: Dette er de mest effektive og mest anvendte lægemidler. De udgør standardbehandlingen for de fleste tilfælde af tuberkulose.
- Andenhåndslægemidler: Disse anvendes, når der er mistanke om eller bekræftet resistens over for førstelinjelægemidlerne, eller hvis patienten oplever alvorlige bivirkninger.
Behandlingens Faser: En To-trins Raket
En standardbehandling for lægemiddelfølsom tuberkulose varer typisk mindst seks måneder og er opdelt i to afgørende faser:
- Indledende fase (Intensiv fase): Denne fase varer cirka to måneder. Målet er hurtigt at reducere mængden af bakterier i kroppen og mindske smitterisikoen. I denne periode kombineres normalt fire lægemidler: isoniazid, rifampicin, pyrazinamid og ethambutol. Denne kraftfulde kombination sikrer en hurtig bakteriedræbende effekt.
- Fortsættelsesfase: Denne fase varer cirka fire måneder. Formålet er at eliminere de resterende, ofte mere hårdføre eller "sovende" bakterier for at forhindre tilbagefald. Behandlingen forenkles typisk til to lægemidler: isoniazid og rifampicin.
Det er yderst vigtigt, at patienten fuldfører hele behandlingsforløbet, selvom symptomerne forsvinder efter de første uger. At stoppe for tidligt kan føre til, at de overlevende bakterier udvikler resistens, hvilket gør fremtidig behandling meget vanskeligere.
Førstelinjelægemidler: Hovedarsenalet mod TB
Disse fire lægemidler er hjørnestenen i kampen mod tuberkulose. Hver især har de en unik virkningsmekanisme, der bidrager til den samlede effekt.
Isoniazid (INH)
Isoniazid er et af de mest potente lægemidler mod TB. Dets primære virkning er at hæmme syntesen af mykolsyrer, som er essentielle komponenter i mykobakteriernes cellevæg. Det virker både bakteriostatisk (hæmmer væksten af sovende bakterier) og baktericidt (dræber aktive bakterier). Bivirkninger kan omfatte hududslæt og levertoksicitet (hepatotoksicitet). En almindelig bivirkning er perifer neuropati (nerveskader), som skyldes, at lægemidlet forstyrrer metabolismen af pyridoxin (vitamin B6). Dette forebygges effektivt ved at give et dagligt tilskud af vitamin B6 under hele behandlingen.
Rifampicin (RIF)
Rifampicin er et andet yderst aktivt lægemiddel. Det virker ved at hæmme bakteriens RNA-polymerase, et enzym der er nødvendigt for bakteriens proteinproduktion og overlevelse. Rifampicin distribueres bredt i kroppens væv og har en karakteristisk egenskab: det farver kropsvæsker som spyt, tårer, sved og urin en rød-orange farve. Dette er en harmløs, men vigtig information for patienten. Alvorlige bivirkninger er sjældne, men kan omfatte hududslæt, feber og i sjældne tilfælde leverskader.
Pyrazinamid (PZA)
Ligesom isoniazid virker pyrazinamid ved at forstyrre syntesen af mykolsyrer, men det er især effektivt mod bakterier, der befinder sig i et surt miljø, f.eks. inde i kroppens makrofager (en type immunceller). De mest bemærkelsesværdige bivirkninger er en stigning i urinsyre, hvilket kan føre til urinsyregigt (gigt), samt potentiel levertoksicitet.
Ethambutol (EMB)
Ethambutol virker bakteriostatisk ved at hæmme syntesen af bakteriens cellevæg. Det bruges altid i kombination med andre lægemidler, da resistens udvikles hurtigt, hvis det bruges alene. Den mest alvorlige, men sjældne bivirkning er opticusneuritis, en betændelse i synsnerven, der kan påvirke synet og farvesynet. Derfor overvåges patientens syn regelmæssigt under behandlingen.
Sammenligning af Førstelinjelægemidler
| Lægemiddel | Virkningsmekanisme | Vigtige Bivirkninger |
|---|---|---|
| Isoniazid (INH) | Hæmmer syntese af mykolsyre | Leverpåvirkning, nerveskader (forebygges med B6-vitamin) |
| Rifampicin (RIF) | Hæmmer bakteriens RNA-polymerase | Rød-orange farvning af kropsvæsker, leverpåvirkning |
| Pyrazinamid (PZA) | Hæmmer syntese af mykolsyre | Leverpåvirkning, forhøjet urinsyre (gigt) |
| Ethambutol (EMB) | Hæmmer syntese af cellevæg | Synsnervebetændelse (opticusneuritis) |
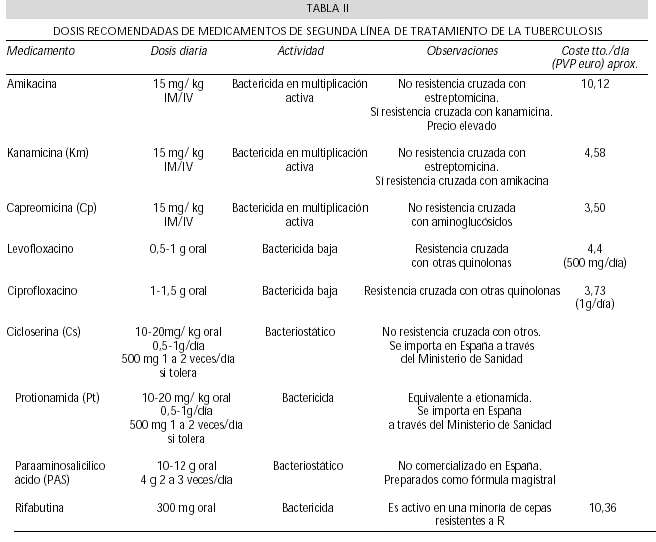
Andenhåndslægemidler og Behandling af Resistent Tuberkulose
Når tuberkulosebakterier ikke længere reagerer på de mest effektive førstelinjelægemidler, taler man om lægemiddelresistent tuberkulose (DR-TB). De mest kendte former er multiresistent tuberkulose (MDR-TB), som er resistent over for både isoniazid og rifampicin, og ekstensivt resistent tuberkulose (XDR-TB), som er resistent over for endnu flere lægemidler.
Behandlingen af DR-TB er en langt større udfordring. Den kræver brug af andenhåndslægemidler, som generelt er mindre effektive, mere toksiske og skal tages i meget længere tid – ofte op til 18-24 måneder. Eksempler på andenhåndslægemidler omfatter:
- Fluoroquinoloner (f.eks. moxifloxacin, levofloxacin)
- Injicerbare lægemidler (f.eks. capreomycin, amikacin, streptomycin)
- Andre orale lægemidler (f.eks. cycloserin, ethionamid, clofazimin)
- Nyere lægemidler (f.eks. bedaquilin, delamanid, linezolid)
Valget af lægemidler til en DR-TB patient er en kompleks proces, der baseres på resistensprøver af patientens bakterier. Behandlingen skal skræddersys individuelt og kræver tæt overvågning for at håndtere de mange potentielle bivirkninger og sikre den bedst mulige chance for helbredelse.

Findes der en Vaccine mod Tuberkulose?
Ja, der findes en vaccine mod tuberkulose, kendt som BCG-vaccinen (Bacillus Calmette-Guérin). Den har eksisteret i mange år og gives typisk til spædbørn i lande med høj forekomst af TB. Vaccinen yder en moderat beskyttelse mod alvorlige former for TB hos børn, såsom tuberkuløs meningitis. Den er dog mindre effektiv til at forhindre lunge-TB hos voksne, som er den mest smitsomme form af sygdommen. I lande som Danmark, hvor TB er sjælden, anbefales BCG-vaccinen ikke til den generelle befolkning, men kan overvejes til personer i særlig risiko, f.eks. sundhedspersonale, der er udsat for smitte.
Ofte Stillede Spørgsmål (OSS)
Hvorfor skal man tage så mange piller i så lang tid?
Kombinationen af flere lægemidler er nødvendig for at forhindre, at bakterierne udvikler resistens. Den lange behandlingsperiode på mindst seks måneder er nødvendig for at sikre, at alle bakterier, inklusiv de langsomt voksende eller "sovende" baciller, bliver fuldstændigt udryddet, hvilket forhindrer tilbagefald af sygdommen.
Hvad sker der, hvis jeg glemmer at tage min medicin?
Det er afgørende for behandlingens succes at tage medicinen hver dag som foreskrevet. Hvis du glemmer en dosis, skal du kontakte din læge eller sygeplejerske for at få vejledning. Hyppige glemte doser kan føre til behandlingssvigt og udvikling af lægemiddelresistens, hvilket gør sygdommen meget sværere at behandle.
Er tuberkulose stadig en farlig sygdom?
Absolut. Ubehandlet tuberkulose er en alvorlig og potentielt dødelig sygdom. Men med de effektive kombinationsbehandlinger, vi har i dag, kan langt de fleste patienter blive fuldstændigt helbredt, forudsat at diagnosen stilles rettidigt, og behandlingen gennemføres korrekt.
Kan jeg smitte andre, mens jeg er i behandling?
Smitterisikoen falder drastisk, kort efter man er startet på en effektiv behandling. Normalt betragtes en patient ikke længere som smitsom efter et par ugers behandling. Din læge vil vurdere, hvornår du ikke længere udgør en smitterisiko for dine omgivelser, baseret på kliniske undersøgelser og prøveresultater.
Hvis du vil læse andre artikler, der ligner Medicin mod Tuberkulose: En Komplet Guide, kan du besøge kategorien Sundhed.
