17/03/2014
Under COVID-19-pandemien stødte læger og sundhedspersonale på et foruroligende og gådefuldt fænomen: patienter, der ankom til hospitalet med faretruende lave iltniveauer i blodet, men uden de forventede tegn på åndedrætsbesvær. De sad måske op i sengen, talte i telefon eller så fjernsyn, tilsyneladende upåvirkede, mens måleapparaterne viste en iltmætning, der normalt ville være forbundet med alvorlig forvirring eller bevidstløshed. Dette fænomen blev kendt som 'tavs hypoxæmi' eller 'happy hypoxia', og det udgør en af de mest lumske trusler ved alvorlig COVID-19-sygdom. At forstå mekanismerne bag denne tilstand er afgørende for at kunne identificere risikopatienter i tide og iværksætte den korrekte behandling, før en pludselig og katastrofal forværring indtræffer.
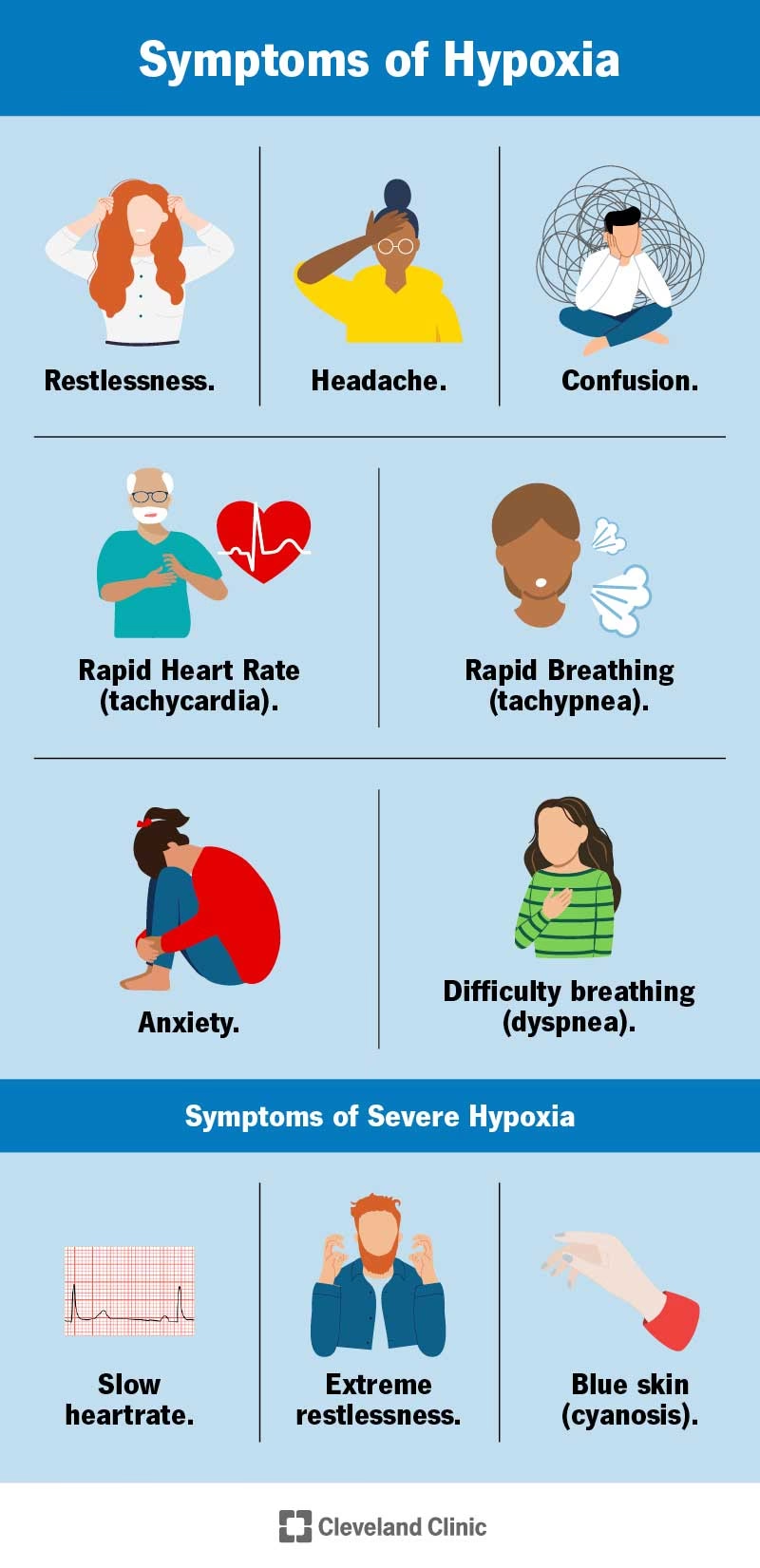
Hvad er Tavs Hypoxæmi? En Dybdegående Forklaring
For at forstå tavs hypoxæmi, må vi først definere selve begrebet 'hypoxæmi'. Hypoxæmi betyder, at der er et lavere iltindhold i arterieblodet end normalt. Kroppens væv og organer, især hjernen og hjertet, er dybt afhængige af en konstant forsyning af ilt for at fungere. Når iltniveauet falder, reagerer kroppen normalt med en række alarmklokker. Den mest mærkbare er dyspnø, eller følelsen af åndenød. Dette er kroppens forsøg på at kompensere ved at øge vejrtrækningsfrekvensen for at få mere ilt ind i lungerne. Ved tavs hypoxæmi udebliver denne alarm. Patienten oplever ikke den desperate fornemmelse af at mangle luft, selvom iltmætningen kan være faldet til under 90%, 80% eller endnu lavere – niveauer, der er kritisk lave. Denne afkobling mellem den faktiske fysiologiske tilstand og patientens subjektive oplevelse gør tilstanden ekstremt farlig. Uden det tydelige faresignal kan patienten og endda sundhedspersonale overse alvoren, indtil der sker en brat dekompensation, hvor kroppens systemer pludselig kollapser, hvilket kan føre til akut respirationssvigt og behov for invasiv respiratorbehandling.
De Komplekse Årsager bag Fænomenet
Forskere har identificeret flere mulige mekanismer, der, enten alene eller i kombination, kan forklare, hvorfor tavs hypoxæmi opstår hos nogle COVID-19-patienter. Det er ikke én enkelt faktor, men snarere et komplekst samspil af patofysiologiske processer udløst af SARS-CoV-2-infektionen.
Mikrovaskulær Trombose og V/Q Mismatch
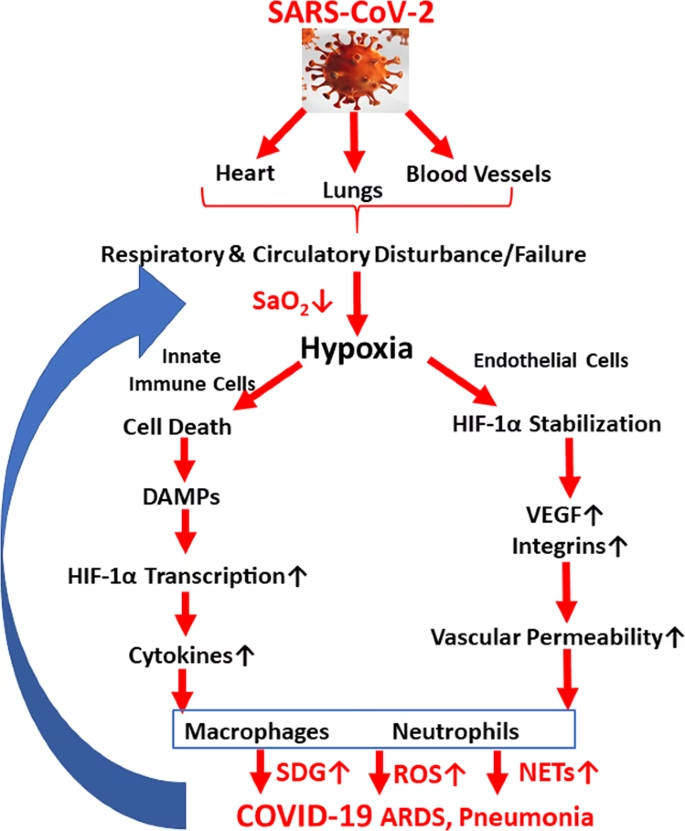
En af de mest anerkendte teorier involverer dannelsen af små blodpropper, kendt som mikrotromboser, i lungernes mindste blodkar. Ved en normal lungefunktion passerer luften (ventilation, V) ned i lungeblærerne (alveolerne), og blodet (perfusion, Q) strømmer forbi for at optage ilt. Forholdet mellem ventilation og perfusion (V/Q-forholdet) skal være velafbalanceret for en effektiv iltoptagelse. Ved alvorlig COVID-19 kan den intense inflammation føre til dannelse af utallige små blodpropper i lungekapillærerne. Dette blokerer for blodgennemstrømningen til dele af lungen. Resultatet er områder, der ventileres fint med luft, men hvor der ikke er blod til at transportere ilten væk. Dette skaber et såkaldt 'dead space' og en alvorlig V/Q-mismatch, som fører til hypoxæmi. Fordi selve lungevævet i disse områder ikke nødvendigvis er stift eller væskefyldt i de tidlige stadier, aktiveres de strækreceptorer, der normalt ville signalere åndenød, måske ikke i samme grad.
Respiratorisk Alkalose og Hæmoglobinets Iltbinding
En anden vigtig faktor er ændringer i blodets syre-base-balance. I de tidlige faser af COVID-19-lungebetændelse kan patienter begynde at trække vejret hurtigere (hyperventilation), ofte uden selv at bemærke det. Denne øgede respirationsfrekvens fjerner mere kuldioxid (CO2) fra blodet end normalt. Da CO2 er med til at gøre blodet surt, fører et fald i CO2 til, at blodet bliver mere basisk – en tilstand kaldet respiratorisk alkalose. Denne ændring i pH påvirker hæmoglobinet, det protein i de røde blodlegemer, der transporterer ilt. En mere basisk pH får hæmoglobinet til at binde sig stærkere til ilten. Dette fænomen, kendt som en venstreforskydning af oxyhæmoglobindissociationskurven, betyder, at blodet kan være godt mættet med ilt i lungerne, men hæmoglobinet har svært ved at frigive ilten ude i kroppens væv, hvor der er brug for det. Resultatet er vævshypoxi, selvom iltmætningen målt på en finger (pulsoximetri) kan se acceptabel ud.
SARS-CoV-2's Potentielle Angreb på Hæmoglobin
Nogle studier har fremsat hypotesen, at SARS-CoV-2-virus muligvis kan angribe hæmoglobinmolekylet direkte. Teorien går på, at visse virale proteiner kan binde sig til hæmoglobin og forstyrre dets struktur, hvilket kan føre til, at jernionen frigives fra hæm-gruppen. Dette ville ikke blot ødelægge hæmoglobinets evne til at transportere ilt, men også frigive reaktivt jern i blodbanen, hvilket kan forværre inflammation og organskade. Selvom denne teori stadig er under debat og kræver mere forskning, stemmer den overens med observationer af, at nogle COVID-19-patienter udvikler anæmi (lav blodprocent) og har forhøjede niveauer af ferritin (et jernlagringsprotein) i blodet. En nedsat samlet iltbærende kapacitet på grund af mindre funktionelt hæmoglobin kan bidrage til alvorlig hypoxi, som måske ikke umiddelbart afspejles fuldt ud i en standard iltmåling.
Ophobning af Endogent Kulilte og Carboxyhæmoglobin
Kroppen producerer naturligt små mængder kulilte (CO) som et biprodukt af nedbrydningen af hæm, en komponent i hæmoglobin. Under alvorlig inflammation og vævsskade, som det ses ved COVID-19, kan denne produktion øges markant. Kulilte har en affinitet for hæmoglobin, der er over 200 gange stærkere end ilts. Når CO binder sig til hæmoglobin, dannes carboxyhæmoglobin (COHb), som ikke kan transportere ilt. En stigning i COHb reducerer derfor mængden af hæmoglobin, der er tilgængeligt for ilttransport. Det mest lumske er, at standard pulsoximetre, som bruges til at måle iltmætning på fingeren, ikke kan skelne mellem hæmoglobin bundet til ilt (oxyhæmoglobin) og hæmoglobin bundet til kulilte (carboxyhæmoglobin). Apparatet vil derfor vise en falsk for høj iltmætning, hvilket giver en farlig falsk tryghed, mens patientens væv i virkeligheden lider under iltmangel.
 Hypoxia (oxygen saturation <96%; LR 2.8, 95% CI 2.1 to 3.6) or increased work of breathing, reflected by grunting, flaring or retractions (LR 2.1, 95% CI 1.6 to 2.7)) were most strongly associated with radiographic pneumonia, while normal oxygen saturation decreased the likelihood of pneumonia (LR 0.47, 95% CI 0.32 to 0.67).[/caption]
Hypoxia (oxygen saturation <96%; LR 2.8, 95% CI 2.1 to 3.6) or increased work of breathing, reflected by grunting, flaring or retractions (LR 2.1, 95% CI 1.6 to 2.7)) were most strongly associated with radiographic pneumonia, while normal oxygen saturation decreased the likelihood of pneumonia (LR 0.47, 95% CI 0.32 to 0.67).[/caption]
Pulsoximeterets Faldgruber: Hvorfor SpO2 kan Snyde
Et pulsoximeter er et uvurderligt, non-invasivt værktøj, der måler den perifere iltmætning (SpO2). Men som diskuteret ovenfor, har det sine begrænsninger, især i kritiske situationer som ved COVID-19. Udover problemet med carboxyhæmoglobin, kan pulsoximeteret også overvurdere den reelle arterielle iltmætning (SaO2), især når iltniveauet er lavt. Dårlig perifer cirkulation, kolde fingre, eller patientens bevægelse kan også give upålidelige målinger. At stole blindt på et normalt eller næsten normalt SpO2-tal hos en patient med svær COVID-19 kan føre til en forsinket anerkendelse af et truende respirationssvigt. Derfor er det afgørende at supplere monitoreringen med andre kliniske observationer.
Sammenligning af Målemetoder for Iltmætning
| Egenskab | SpO2 (Pulsoximetri) | SaO2 (Arteriel Blodgasanalyse) |
|---|---|---|
| Målemetode | Non-invasiv måling af lysabsorption gennem væv (typisk en finger). | Invasiv måling direkte på en blodprøve fra en arterie. |
| Invasivitet | Ingen (non-invasiv). | Høj (kræver arteriepunktur). |
| Nøjagtighed | God til screening, men kan være upræcis ved lav iltmætning og i visse kliniske situationer. | Meget høj (”Gold Standard”). Giver et præcist billede af blodets gasser. |
| Påvirket af | Dårlig cirkulation, kolde fingre, bevægelse, stærkt lys, carboxyhæmoglobin. | Kun af korrekt prøvetagning og analyse. |
| Information | Giver kun et estimat af iltmætning og puls. | Giver præcis iltmætning, ilttryk, CO2-tryk, pH, laktat og andre vigtige værdier. |
Klinisk Håndtering og Anbefalinger
Erkendelsen af tavs hypoxæmi har ændret den kliniske tilgang til patienter med COVID-19. Det er ikke nok at spørge patienten, hvordan de har det, eller kun at se på iltmætningen. En mere holistisk vurdering er nødvendig. En af de mest følsomme indikatorer for en forværring er patientens respirationsfrekvens. En stigende vejrtrækningsfrekvens (takypnø), selv hos en patient, der ikke klager over åndenød, er et alvorligt advarselstegn, der bør føre til øjeblikkelig handling. Hyppig måling af respirationsfrekvensen bør være standard for alle indlagte COVID-19-patienter. Når der er mistanke om alvorlig sygdom, eller hvis der er uoverensstemmelse mellem patientens tilstand og pulsoximetri, er en arteriel blodgasanalyse (ABG) den mest pålidelige metode til at vurdere iltningen. En ABG giver et præcist billede af både ilt- og kuldioxidniveauer samt blodets pH-værdi, hvilket er afgørende for at træffe beslutninger om iltbehandling og eventuel respiratorbehandling. Beslutningen om at eskalere behandlingen bør baseres på en samlet klinisk vurdering, der inkluderer symptomer, respirationsfrekvens, ABG-resultater og billeddiagnostik af lungerne – ikke på et pulsoximetertal alene.
Ofte Stillede Spørgsmål
Kan tavs hypoxæmi ske ved andre sygdomme end COVID-19?
Ja, fænomenet er ikke unikt for COVID-19, men det er blevet observeret med en langt højere frekvens og i mere udtalt grad under pandemien. Det kan ses ved visse andre former for lungebetændelse og lungesygdomme, men COVID-19's specifikke påvirkning af blodkar og ilttransportmekanismer ser ud til at gøre det særligt udbredt.
Hvad skal jeg gøre, hvis jeg har COVID-19 og føler mig okay, men mit hjemmepulsoximeter viser et lavt tal?
Hvis dit pulsoximeter konsekvent viser en iltmætning på 94% eller derunder, skal du kontakte din læge eller en akutmedicinsk tjeneste med det samme, selvom du føler dig godt tilpas. Tavs hypoxæmi er en alvorlig tilstand, og et lavt iltniveau er et klart tegn på, at du har brug for en professionel medicinsk vurdering.
Hvorfor mærker man ikke åndenød ved tavs hypoxæmi?
De præcise årsager er stadig ved at blive afdækket, men det er sandsynligvis en kombination af flere faktorer. Virus kan påvirke de receptorer i lungerne og blodbanen, der normalt registrerer lave iltniveauer. Desuden er kroppens respons på høje CO2-niveauer ofte en stærkere drivkraft for åndenød end lave iltniveauer, og da CO2-niveauet kan være normalt eller endda lavt i de tidlige faser, udebliver det kraftige signal til hjernen om at hive efter vejret.
Konklusion
Tavs hypoxæmi er en af de mest forræderiske manifestationer af alvorlig COVID-19. Det understreger, hvor komplekst SARS-CoV-2-virus interagerer med den menneskelige krop, og det udfordrer vores traditionelle forståelse af respirationssvigt. For klinikere betyder det en øget agtpågivenhed og en vilje til at se ud over et enkelt tal på en skærm. Overvågning af respirationsfrekvensen og liberal brug af arteriel blodgasanalyse er nøgleværktøjer i håndteringen af disse patienter. For patienter og pårørende er budskabet klart: Selv hvis man føler sig relativt okay, skal tegn som hurtig vejrtrækning eller et lavt tal på et pulsoximeter tages yderst alvorligt. Ved at forstå og respektere den skjulte trussel fra tavs hypoxæmi kan vi bedre beskytte de mest sårbare og forbedre overlevelseschancerne for dem, der rammes hårdest af sygdommen.
Hvis du vil læse andre artikler, der ligner Tavs Hypoxæmi: COVID-19's Skjulte Trussel, kan du besøge kategorien Sundhed.
