03/11/2012
Meningokoksygdom er en pludselig og yderst alvorlig bakteriel infektion, der kan føre til hjernehindebetændelse (meningitis) og blodforgiftning (sepsis). Selv med hurtig og korrekt behandling er dødeligheden mellem 10-15%, og op mod 20% af de overlevende oplever livslange handicap som hjerneskade, høretab eller tab af lemmer. På grund af sygdommens alvor er det afgørende at forhindre smittespredning. Dette gøres gennem en proces kendt som kemoprofylakse, hvor nære kontakter til en smittet person modtager en kortvarig antibiotikakur for at udrydde bakterien og forhindre dem i selv at blive syge. Denne artikel dykker ned i, hvilke antibiotika der er mest effektive til dette formål, og hvilke overvejelser der ligger bag valget.
Hvad er Meningokoksygdom?
Sygdommen forårsages af bakterien Neisseria meningitidis, en gramnegativ bakterie, der spredes via dråber fra luftvejene, for eksempel ved hoste, kys eller tæt samvær over længere tid. Der findes flere forskellige serogrupper af bakterien (A, B, C, W, X og Y), hvoraf grupperne B, C og Y er de mest almindelige årsager til sygdom i den vestlige verden. Bakterien kan leve i næsesvælget hos raske personer uden at forårsage sygdom. Disse personer kaldes raske bærere. Problemet opstår, når bakterien trænger igennem slimhinderne og ind i blodbanen, hvor den kan formere sig eksplosivt og forårsage invasiv meningokoksygdom.
Hvem har brug for forebyggende behandling?
Forebyggende behandling, også kaldet kemoprofylakse, anbefales ikke til alle. Den er forbeholdt personer, der defineres som "nære kontakter" til en person med bekræftet meningokoksygdom. Dette gælder typisk for kontakt inden for de 7 dage, før den syge udviklede symptomer. Nære kontakter inkluderer:
- Personer i samme husstand.
- Bofæller på kollegier eller kaserner.
- Personale i daginstitutioner.
- Personer, der har haft direkte kontakt med den smittedes mund- eller næsesekret (f.eks. gennem kys eller mund-til-mund-genoplivning).
- Sundhedspersonale, der har udført procedurer som intubation uden at bære maske.
Det er kritisk, at kemoprofylakse igangsættes så hurtigt som muligt, ideelt set inden for 24 timer efter diagnosen er stillet hos den smittede person. Effekten er begrænset, hvis der er gået mere end 14 dage siden kontakten.
De mest anvendte antibiotika til kemoprofylakse
Målet med kemoprofylakse er at udrydde N. meningitidis fra næsesvælget hos nære kontakter for at stoppe en potentiel smittekæde. Sundhedsmyndigheder som det amerikanske CDC (Centers for Disease Control and Prevention) anbefaler primært tre antibiotika som førstevalg.
Førstevalgsmuligheder
- Ciprofloxacin: Dette er ofte det foretrukne valg til voksne på grund af sin effektivitet og simple dosering – én enkelt tablet. Det virker ved at hæmme bakteriens DNA-replikation, hvilket hurtigt dræber den.
- Ceftriaxon: Et yderst effektivt antibiotikum, der gives som en enkelt intramuskulær injektion. Det er ofte valget til gravide kvinder og i situationer, hvor der er tvivl om patientens evne til at tage oral medicin.
- Rifampin: Dette antibiotikum kræver en behandling over to dage med doser hver 12. time. Det er effektivt, men har flere potentielle bivirkninger og interaktioner med andre lægemidler (f.eks. p-piller), hvilket gør det til et mindre simpelt valg end ciprofloxacin eller ceftriaxon.
Udfordringen med antibiotikaresistens
En voksende bekymring globalt er udviklingen af antibiotikaresistens, og meningokokbakterien er desværre ingen undtagelse. I de senere år er der observeret en stigning i tilfælde af meningokoksygdom forårsaget af stammer, der er resistente over for ciprofloxacin. Dette har ført til, at sundhedsmyndigheder har opdateret deres anbefalinger.

I områder, hvor en betydelig andel (f.eks. ≥20%) af de invasive meningokoktilfælde skyldes ciprofloxacin-resistente stammer, frarådes ciprofloxacin som førstevalg til kemoprofylakse. I disse situationer bliver ceftriaxon og rifampin de primære anbefalinger. Desuden fremhæves et fjerde antibiotikum, azithromycin, som et vigtigt logistisk alternativ.
Azithromycin: Et vigtigt alternativ
Azithromycin er et velkendt antibiotikum, der gives som en enkelt oral dosis. Selvom det traditionelt ikke har været et førstevalg i områder uden resistensproblemer, anses det nu for at være et afgørende alternativ til ciprofloxacin i områder med udbredt resistens. Dets simple dosering gør det til en praktisk løsning for både patienter og sundhedssystemet.
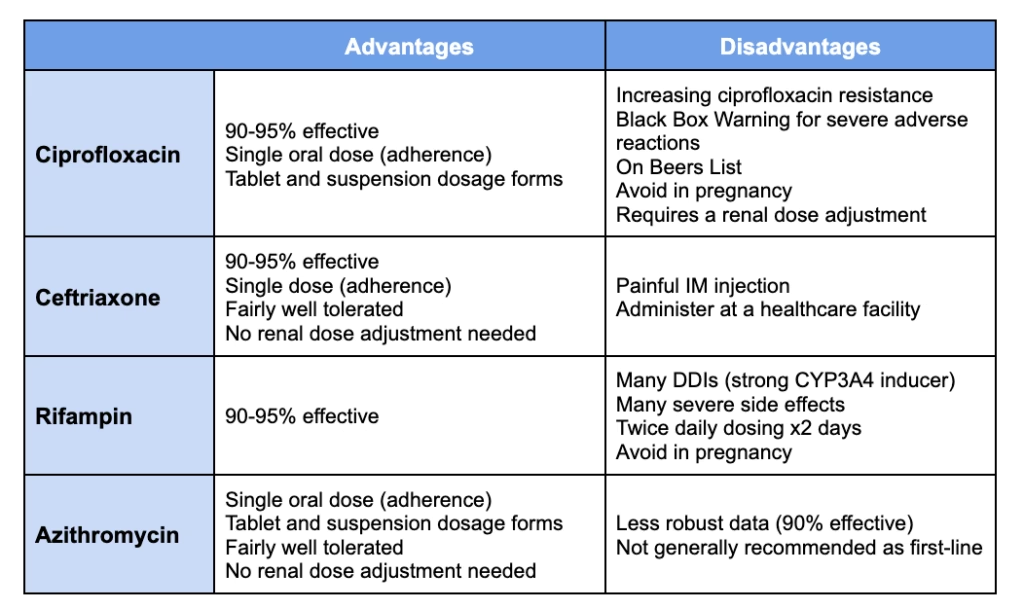
Sammenligning af antibiotika til profylakse
Valget af antibiotikum afhænger af flere faktorer, herunder lokale resistensmønstre, patientens alder, eventuel graviditet og andre samtidige sygdomme eller medicin. Nedenstående tabel giver et overblik over de fire primære muligheder.
| Antibiotikum | Typisk dosering (voksne) | Fordele | Ulemper og overvejelser |
|---|---|---|---|
| Ciprofloxacin | 500 mg oralt, én gang | Meget nem administration, høj effektivitet. | Voksende resistensproblem. Anbefales generelt ikke til gravide. |
| Ceftriaxon | 250 mg intramuskulært, én gang | Meget effektiv, ingen kendt resistens. Sikker for gravide. | Kræver injektion, hvilket kan være en barriere. |
| Rifampin | 600 mg oralt, hver 12. time i 2 dage | Effektiv mod de fleste stammer. | Flere doser kræves. Mange interaktioner med anden medicin (f.eks. p-piller). Kan farve kropsvæsker (urin, tårer) orange. |
| Azithromycin | 500 mg oralt, én gang | Nem administration (én dosis). Godt alternativ ved ciprofloxacin-resistens. | Ikke traditionelt førstevalg i alle regioner, men vinder frem. |
Ofte Stillede Spørgsmål (FAQ)
Hvad er forskellen på behandling og kemoprofylakse?
Behandling gives til en person, der er aktivt syg med invasiv meningokoksygdom. Denne behandling er intensiv, foregår på et hospital og involverer typisk høje doser intravenøs antibiotika som ceftriaxon eller penicillin. Kemoprofylakse er derimod en kort, lavdosis antibiotikakur, der gives til raske nære kontakter for at forhindre, at de udvikler sygdommen.

Skal jeg have forebyggende behandling, hvis jeg har været i samme klasseværelse som en smittet?
Generelt nej. Afslappet kontakt, såsom at være i samme klasseværelse, på samme kontor eller til samme fest, anses normalt ikke for at udgøre en tilstrækkelig høj risiko til at berettige kemoprofylakse. Beslutningen træffes altid af de lokale sundhedsmyndigheder (Styrelsen for Patientsikkerhed i Danmark), som vurderer den specifikke situation.
Hvad er de langsigtede konsekvenser af meningokoksygdom?
Selv for dem, der overlever, kan konsekvenserne være ødelæggende. De omfatter neurologiske skader som kognitive vanskeligheder og epilepsi, høretab, ardannelse og i alvorlige tilfælde amputation af fingre, tæer eller hele lemmer på grund af vævsdød forårsaget af blodpropper i de små blodkar.
Er meningokoksygdom en anmeldelsespligtig sygdom?
Ja, invasiv meningokoksygdom er en anmeldelsespligtig sygdom i Danmark og mange andre lande. Dette betyder, at læger har pligt til at indberette tilfælde til sundhedsmyndighederne. Dette er afgørende for at kunne iværksætte smitteopsporing og tilbyde kemoprofylakse til nære kontakter hurtigt og effektivt.
Konklusion
Valget af det bedste antibiotikum til meningokok-kemoprofylakse er en dynamisk proces, der er stærkt påvirket af lokale mønstre for antibiotikaresistens. Mens ciprofloxacin, ceftriaxon og rifampin længe har været grundpillerne, tvinger den stigende ciprofloxacin-resistens læger til at genoverveje deres valg. Ceftriaxon står som det mest robuste valg på grund af sin høje effektivitet og mangel på resistens, mens azithromycin er ved at blive et uundværligt og praktisk alternativ. Hurtig identifikation af nære kontakter og omgående start på den korrekte profylakse er afgørende for at bryde smittekæder og forhindre udbrud af denne frygtede sygdom.
Hvis du vil læse andre artikler, der ligner Antibiotika mod Meningokok-smitte: En Guide, kan du besøge kategorien Sundhed.
