20/06/2021
Forhøjet blodtryk, også kendt som hypertension, er en udbredt tilstand, der påvirker millioner af mennesker verden over. Det kaldes ofte "den stille dræber", fordi det sjældent giver symptomer, men over tid kan føre til alvorlige helbredsproblemer som hjerteanfald, slagtilfælde, nyresvigt og demens. For at sikre, at alle patienter modtager den bedst mulige og mest ensartede behandling, udvikler sundhedsmyndigheder kliniske retningslinjer. Disse retningslinjer er et afgørende værktøj for læger og sundhedspersonale, da de samler den nyeste videnskabelige evidens og omsætter den til konkrete anbefalinger for diagnose, behandling og opfølgning. Denne artikel dykker ned i, hvad en retningslinje for primær hypertension indebærer, og hvorfor den er så vigtig for folkesundheden.

Hvad er Primær Hypertension?
Før vi kan forstå retningslinjerne, er det vigtigt at vide, hvad primær hypertension er. Der findes to hovedtyper af forhøjet blodtryk:
- Primær (essentiel) hypertension: Dette er den mest almindelige form, som dækker omkring 90-95% af alle tilfælde. Ved primær hypertension er der ingen enkelt, identificerbar årsag. Det udvikler sig typisk gradvist over mange år og menes at være et resultat af en kompleks kombination af genetiske faktorer og livsstilsfaktorer. Disse faktorer inkluderer et højt saltindtag, mangel på fysisk aktivitet, overvægt, stress og et højt alkoholforbrug.
- Sekundær hypertension: Denne type skyldes en underliggende medicinsk tilstand. Årsagerne kan være nyresygdomme, hormonelle forstyrrelser, søvnapnø eller visse former for medicin. Behandling af den underliggende årsag kan ofte normalisere blodtrykket.
En retningslinje for primær hypertension fokuserer udelukkende på den første og mest udbredte kategori. Målet er at give sundhedspersonale en klar køreplan for, hvordan de bedst håndterer patienter, hvor der ikke er en åbenlys, sekundær årsag til deres forhøjede blodtryk.
Formålet med en National Retningslinje
En national klinisk retningslinje tjener flere formål. Først og fremmest sikrer den en høj og ensartet kvalitet i patientbehandlingen på tværs af hele sundhedsvæsenet. Uanset om du bor i en storby eller på landet, skal du have adgang til den samme evidensbaserede behandling. Retningslinjen sigter mod at reducere risikoen for hjerte-kar-sygdomme ved at hjælpe læger med at diagnosticere hypertension præcist og behandle den effektivt. Den er designet til at blive brugt af praktiserende læger, speciallæger, sygeplejersker og andre sundhedsprofessionelle. Den er også en værdifuld ressource for patienter og deres pårørende, da den giver indsigt i behandlingsforløbet. Kernemålet er forebyggelse – at gribe ind, før de alvorlige komplikationer opstår.
Nøgleelementer i en Retningslinje for Hypertension
En omfattende retningslinje dækker hele patientrejsen, fra den første mistanke om forhøjet blodtryk til den langsigtede behandling og opfølgning. Her er de centrale komponenter:
1. Korrekt Diagnose og Måling
En enkelt måling hos lægen er sjældent nok til at stille diagnosen. Mange oplever "hvidkittel-hypertension", hvor blodtrykket er kunstigt forhøjet på grund af stress i en klinisk situation. Derfor anbefaler retningslinjer typisk:
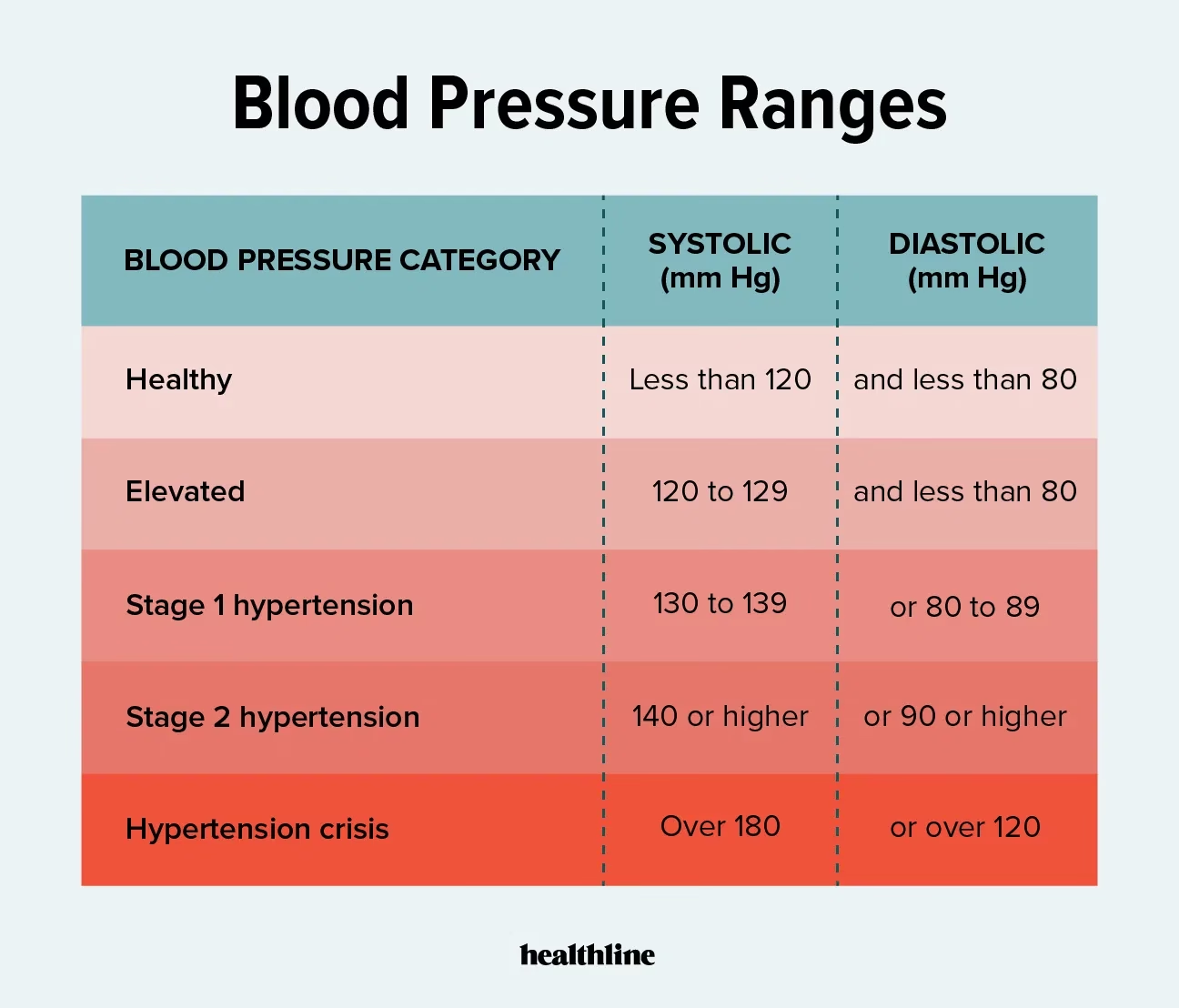
- Klinisk måling: En indledende måling hos lægen for at identificere en potentiel risiko. Hvis målingen er 140/90 mmHg eller højere, er yderligere undersøgelse nødvendig.
- Hjemmeblodtryksmåling (HBPM): Patienten måler selv sit blodtryk derhjemme over en periode (typisk 3-7 dage) med et valideret apparat. Dette giver et mere retvisende billede af det gennemsnitlige blodtryk i vante omgivelser.
- Døgnblodtryksmåling (ABPM): Anses for at være guldstandarden. Patienten bærer et lille, automatisk apparat i 24 timer, som måler blodtrykket med jævne mellemrum, også under søvn. Dette giver det mest nøjagtige billede og kan afsløre unormale mønstre.
Diagnosen stilles først, når det gennemsnitlige blodtryk fra hjemme- eller døgnmålinger er vedvarende forhøjet.
2. Risikovurdering
Behandlingen afhænger ikke kun af blodtrykstallet. Lægen foretager en samlet risikovurdering for at bestemme patientens 10-årige risiko for at udvikle hjerte-kar-sygdom. Denne vurdering inkluderer faktorer som:
- Alder og køn
- Rygestatus
- Kolesteroltal (total og HDL)
- Familiær disposition til hjerte-kar-sygdom
- Eksisterende sygdomme som type 2-diabetes eller kronisk nyresygdom
En patient med et let forhøjet blodtryk, men mange andre risikofaktorer, kan have brug for mere aggressiv behandling end en patient med et højere blodtryk, men en ellers lav risikoprofil.
3. Behandlingsstrategier
Behandlingen er typisk en flertrinsraket, der starter med de mindst indgribende metoder.
Trin 1: Livsstilsændringer
For alle patienter med forhøjet blodtryk, uanset sværhedsgrad, er livsstilsændringer fundamentet i behandlingen. Anbefalingerne omfatter:
- Kost: Reduceret saltindtag, øget indtag af frugt, grøntsager og fuldkorn (f.eks. DASH-diæten).
- Vægtkontrol: Selv et beskedent vægttab kan have en markant effekt på blodtrykket.
- Fysisk aktivitet: Mindst 30 minutters moderat motion de fleste af ugens dage.
- Alkoholreduktion: Begrænsning af alkoholindtag til Sundhedsstyrelsens anbefalinger.
- Rygning: Komplet rygestop er afgørende for at reducere den samlede hjerte-kar-risiko.
Trin 2: Medicinsk Behandling
Hvis livsstilsændringer ikke er tilstrækkelige, eller hvis blodtrykket er meget højt fra starten, påbegyndes medicinsk behandling. Retningslinjer giver klare anbefalinger for, hvilken type medicin der skal bruges som førstevalg, ofte baseret på patientens alder og etniske baggrund. De mest almindelige lægemiddelgrupper er:
- ACE-hæmmere eller Angiotensin II-receptorblokkere (ARB'er): Ofte førstevalg til yngre patienter.
- Calciumantagonister: Anbefales ofte til ældre patienter eller patienter af afrikansk afstamning.
- Thiazid-lignende diuretika (vanddrivende medicin): Bruges ofte i kombination med andre lægemidler.
Hvis blodtrykket ikke kommer under kontrol med ét lægemiddel, anbefales en kombination af to eller tre forskellige typer. Målet er at finde den mest effektive kombination med færrest mulige bivirkninger.
Sammenligning af Behandlingsmuligheder
Her er en oversigt over de primære behandlingsstrategier:
| Behandlingstype | Beskrivelse | Fordele | Overvejelser |
|---|---|---|---|
| Livsstilsændringer | Ændringer i kost, motion, alkoholindtag og rygevaner. | Ingen medicinske bivirkninger, forbedrer generel sundhed, kan reducere behovet for medicin. | Kræver vedvarende motivation og er muligvis ikke tilstrækkeligt alene ved højt blodtryk. |
| ACE-hæmmere/ARB'er | Udvider blodkarrene og sænker blodtrykket. | Meget effektive, beskytter nyrerne hos patienter med diabetes. | Kan give tør hoste (ACE-hæmmere) eller svimmelhed. Må ikke bruges under graviditet. |
| Calciumantagonister | Afslapper muskulaturen i blodkarrene, så de udvides. | Effektive, især hos ældre og patienter af afrikansk afstamning. | Kan forårsage hævede ankler, hovedpine eller rødme. |
| Diuretika | Hjælper nyrerne med at udskille overskydende salt og vand. | Veldokumenteret effekt, billige og effektive i kombinationsbehandling. | Kan påvirke saltbalancen og blodsukkeret. Kræver kontrol af blodprøver. |
Særlige Overvejelser: Type 2-Diabetes
Patienter med type 2-diabetes har en markant forhøjet risiko for hjerte-kar-sygdom. Kombinationen af forhøjet blodsukker og forhøjet blodtryk er særligt skadelig for blodkarrene i hele kroppen, herunder hjerte, hjerne, nyrer og øjne. Derfor indeholder retningslinjer specifikke anbefalinger for denne patientgruppe. Ofte er behandlingsmålet for blodtrykket lavere (mere aggressivt) end for den generelle befolkning. Desuden foretrækkes visse lægemidler som ACE-hæmmere eller ARB'er, da de har en dokumenteret nyrebeskyttende effekt, hvilket er afgørende for at forebygge diabetisk nyresygdom.
Ofte Stillede Spørgsmål (FAQ)
Hvad er forskellen på primær og sekundær hypertension?
Primær hypertension (ca. 95% af tilfældene) har ingen kendt årsag og er relateret til livsstil og genetik. Sekundær hypertension skyldes en anden sygdom, f.eks. en nyresygdom eller en hormonel lidelse.
Skal jeg tage blodtryksmedicin resten af livet?
For de fleste med primær hypertension er behandlingen livslang. Tilstanden kan kontrolleres, men sjældent helbredes. Livsstilsændringer kan dog i nogle tilfælde reducere eller fjerne behovet for medicin, især hvis diagnosen stilles tidligt.
Kan jeg stoppe med min medicin, hvis mit blodtryk bliver normalt?
Nej, du må aldrig stoppe din behandling uden at tale med din læge. Dit blodtryk er normalt, netop fordi medicinen virker. Stopper du, vil blodtrykket med stor sandsynlighed stige igen.
Hvorfor er det vigtigt at behandle forhøjet blodtryk, selvom jeg ikke har symptomer?
Dette er helt afgørende at forstå. Manglen på symptomer gør ikke tilstanden ufarlig. Over tid forårsager det høje tryk skade på dine blodkar og organer. Behandling er en investering i din fremtidige sundhed og en effektiv måde at forebygge livstruende sygdomme på.
Konklusion
En klinisk retningslinje for primær hypertension er et uundværligt redskab i moderne medicin. Den sikrer, at behandlingen er baseret på den stærkeste videnskabelige evidens, og at alle patienter får den bedst mulige chance for at undgå de alvorlige konsekvenser af forhøjet blodtryk. Ved at standardisere diagnose, risikovurdering og behandling hjælper retningslinjen læger med at træffe de rigtige beslutninger i samarbejde med patienten. At tage kontrol over sit blodtryk gennem livsstilsændringer og, om nødvendigt, medicin er en af de mest effektive måder at sikre sig et langt og sundt liv på.
Hvis du vil læse andre artikler, der ligner Guide til forhøjet blodtryk (hypertension), kan du besøge kategorien Sundhed.