22/07/2001
I en verden, hvor medicinske behandlinger bliver stadig mere avancerede og komplekse, er behovet for en robust og gennemtænkt risikostyring i sundhedsvæsenet vigtigere end nogensinde før. Risikostyring handler ikke kun om at undgå økonomiske tab eller juridiske søgsmål; det handler fundamentalt om at sikre patientsikkerhed, forbedre behandlingskvaliteten og skabe et trygt miljø for både patienter og sundhedspersonale. En effektiv strategi for risikostyring er rygraden i et moderne og velfungerende hospital, apotek eller lægepraksis, hvor man systematisk arbejder på at identificere, analysere og mindske potentielle farer, før de udvikler sig til reelle problemer.
Hvad er risikostyring i sundhedssektoren?
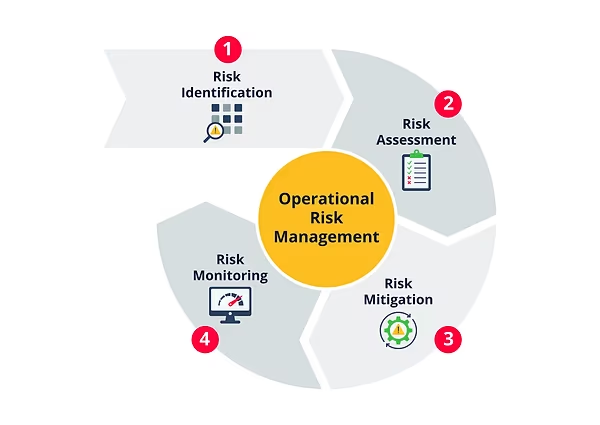
Risikostyring i sundhedssektoren er en kontinuerlig og struktureret proces, der har til formål at identificere potentielle hændelser, der kan forårsage skade på patienter, personale eller organisationen selv. Det er en disciplin, der omfatter alt fra kliniske risici som fejlmedicinering og kirurgiske komplikationer til operationelle risici som udstyrsfejl, personalemangel og brud på datasikkerhed. Målet er at skabe en kultur, hvor man lærer af fejl og proaktivt implementerer foranstaltninger for at forhindre, at de gentager sig. Denne tilgang skifter fokus fra at reagere på fejl, efter de er sket, til at forudse og forebygge dem.
Processen kan opdeles i flere nøglefaser:
- Identifikation: At finde og registrere potentielle risici. Dette kan ske gennem indberetning af utilsigtede hændelser (UTH), audits, patientfeedback eller analyse af kliniske data.
- Analyse: At forstå de identificerede risici. Hvor sandsynligt er det, at en given hændelse vil indtræffe, og hvad vil konsekvenserne være?
- Vurdering og prioritering: At evaluere risiciene i forhold til hinanden for at afgøre, hvilke der kræver øjeblikkelig handling.
- Håndtering: At udvikle og implementere strategier for at reducere, overføre eller acceptere risikoen. Dette kan inkludere nye procedurer, træning af personale eller investering i ny teknologi.
- Overvågning og revision: At løbende overvåge effektiviteten af de implementerede foranstaltninger og justere strategien efter behov.
Fordelene ved en proaktiv tilgang
Organisationer i sundhedsvæsenet, der investerer i en proaktiv risikostyringsmodel, oplever en lang række fordele, der rækker langt ud over blot at overholde lovgivningen. Den største gevinst er en markant forbedring af patientsikkerheden. Ved at fjerne eller minimere risici for fejl reduceres antallet af skader og utilsigtede hændelser, hvilket fører til bedre patientresultater og øget tillid til sundhedssystemet.
Derudover fører en god risikostyring til øget operationel effektivitet. Når processer og arbejdsgange analyseres for risici, bliver ineffektivitet og spild ofte synliggjort. Ved at optimere disse processer kan hospitaler og klinikker frigøre ressourcer, reducere ventetider og forbedre den samlede patientoplevelse. Endelig styrkes organisationens omdømme. Et hospital, der er kendt for sin høje sikkerhedsstandard og lave fejlrate, vil naturligt tiltrække både dygtige medarbejdere og patienter.
Værktøjer og metoder i praksis
I Danmark er systemet for rapportering af Utiligtede Hændelser (UTH) et centralt værktøj i risikostyringen. Det giver sundhedspersonale en anonym og sanktionsfri mulighed for at indberette fejl og nær-hændelser. Data fra UTH-systemet bruges ikke til at placere skyld, men til at lære og identificere systemiske svagheder, der kan rettes op på nationalt og lokalt plan. Denne systematisk tilgang er afgørende for at skabe en læringskultur.
Andre vigtige metoder omfatter:
- Rodårsagsanalyse (Root Cause Analysis - RCA): En dybdegående analysemetode, der bruges efter en alvorlig hændelse til at identificere de underliggende årsager, frem for kun at fokusere på de umiddelbare fejl.
- Fejltype- og effektanalyse (Failure Mode and Effect Analysis - FMEA): En proaktiv metode, hvor man analyserer en proces (f.eks. medicinadministration) for at identificere, hvor den kan gå galt, og implementere barrierer, før fejlen opstår.
- Kliniske audits og checklists: Regelmæssig gennemgang af praksis og brug af standardiserede tjeklister, f.eks. WHO's "Sikker Kirurgi"-tjekliste, er bevist effektive til at reducere fejl.
Sammenligning: Proaktiv vs. Reaktiv Risikostyring
For at illustrere vigtigheden af en moderne tilgang, kan man sammenligne den proaktive og den reaktive model for risikostyring.
| Aspekt | Proaktiv Tilgang | Reaktiv Tilgang |
|---|---|---|
| Fokus | Forebyggelse af hændelser | Håndtering af hændelser efter de er sket |
| Timing | Før en skade opstår | Efter en skade er opstået |
| Mål | At skabe sikre systemer og processer | At begrænse skaden og finde en syndebuk |
| Kultur | Læringskultur, åbenhed og transparens | Skyldkultur, frygt for at indberette fejl |
| Resultat | Færre fejl, højere kvalitet og øget sikkerhed | Gentagne fejl, svingende kvalitet og retsager |
Fremtiden for risikostyring i sundhedsvæsenet
Fremtiden byder på nye udfordringer og muligheder. Digitalisering, telemedicin og kunstig intelligens introducerer nye typer af risici, især inden for datasikkerhed og patientfortrolighed. Samtidig tilbyder disse teknologier også nye, avancerede værktøjer til at overvåge og forudsige risici. For eksempel kan AI-algoritmer analysere store mængder patientdata for at identificere mønstre, der kan indikere en forhøjet risiko for bestemte komplikationer. En vellykket implementering af disse teknologier kræver, at risikostyring er en integreret del af udviklingen fra starten. Den ultimative ambition er at skabe et sundhedsvæsen, hvor kvalitetsforbedring er en konstant proces, drevet af data og en fælles forpligtelse til at levere den sikreste og mest effektive pleje muligt.
Ofte Stillede Spørgsmål (FAQ)
Hvem har ansvaret for risikostyring på et hospital?
Ansvaret er delt. Hospitalsledelsen har det overordnede ansvar for at etablere og vedligeholde et effektivt risikostyringssystem. Afdelingsledere er ansvarlige for implementeringen i deres respektive afdelinger. Men i sidste ende er risikostyring en opgave for alle medarbejdere, fra lægen til portøren, da alle spiller en rolle i at opretholde et sikkert miljø.
Hvordan kan jeg som patient bidrage til min egen sikkerhed?
Patienter er en vigtig del af sikkerhedsnettet. Du kan bidrage ved at være en aktiv og informeret deltager i din egen behandling. Stil spørgsmål, hvis du er i tvivl om noget. Sørg for, at sundhedspersonalet kender din fulde sygehistorie og al den medicin, du tager. Dobbelttjek medicinnavn og dosis, før du tager den. Og sig endelig til, hvis noget føles forkert.
Er risikostyring kun for at undgå at blive sagsøgt?
Nej, det er en almindelig misforståelse. Selvom en god risikostyring reducerer risikoen for erstatningssager, er det primære formål etisk og klinisk: at forhindre skade på patienter og forbedre kvaliteten af plejen. Fokus er på patientens velbefindende, ikke kun på organisationens juridiske og økonomiske interesser.
Hvis du vil læse andre artikler, der ligner Risikostyring i det danske sundhedsvæsen, kan du besøge kategorien Sundhed.