12/03/2007
En skræmmende påstand cirkulerer ofte i medierne og sundhedsdebatter: at medicinske fejl er den tredjestørste dødsårsag, kun overgået af hjertesygdomme og kræft. Tal på op til 250.000 eller endda 440.000 dødsfald årligt i USA alene bliver nævnt, hvilket maler et billede af et sundhedssystem i dyb krise. Men er dette tal en korrekt afspejling af virkeligheden, eller er det en myte, der har fået sit eget liv? Sandheden er langt mere nuanceret og kræver, at vi ser nærmere på, hvordan disse tal opstår, og hvad de reelt dækker over. At forstå omfanget af problemet er det første skridt mod at skabe et mere sikkert sundhedsvæsen for alle patienter.

Myten om den Tredjestørste Dødsårsag
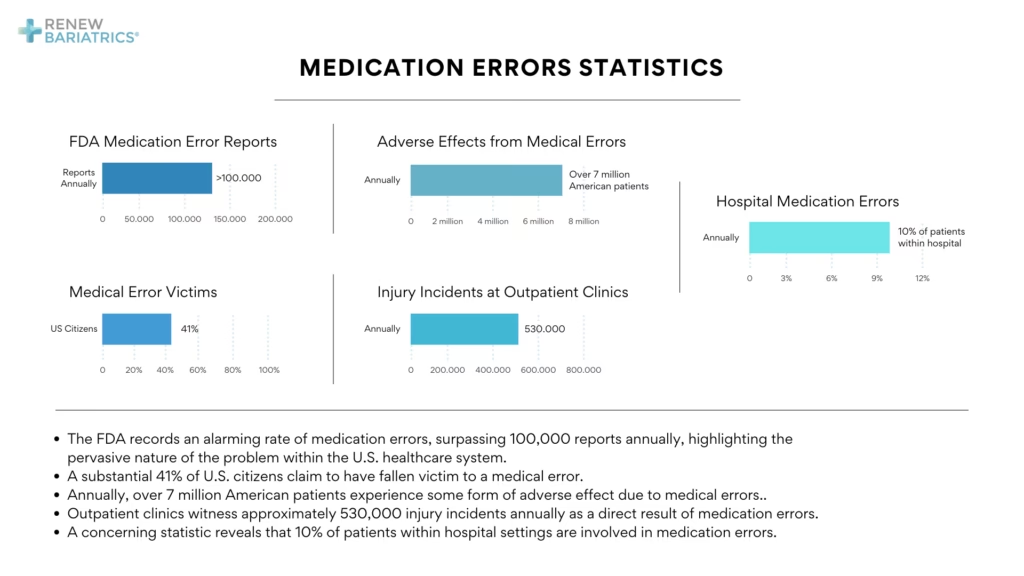
Den udbredte idé om, at medicinske fejl er en af de primære dødsårsager, stammer i høj grad fra en meget omtalt undersøgelse fra Johns Hopkins University i 2016. Forskerne, ledet af Dr. Martin Makary, estimerede, at over 250.000 amerikanere dør hvert år som følge af medicinske fejl. Dette tal ville placere det solidt på tredjepladsen over dødsårsager.
Kritikere påpeger dog, at disse tal virker usandsynligt høje, når man ser på det samlede antal dødsfald. Med omkring 2,7 millioner dødsfald om året i USA ville det betyde, at mellem 9% og 15% af alle dødsfald skyldtes fejlbehandling. Hvis man udelukkende ser på dødsfald på hospitaler (ca. 715.000 om året), ville det indebære, at medicinske fejl var årsag til mellem 35% og 56% af alle dødsfald på hospitaler – et tal, der for de fleste i sundhedssektoren virker ekstremt urealistisk.
Problemet med mange af disse høje estimater ligger i metodologien. Ofte er de baseret på:
- Brug af administrative data: Mange studier bruger data, der primært er indsamlet til forsikrings- og afregningsformål, ikke til klinisk forskning. Disse data er ikke altid præcise til at fastslå årsagssammenhænge.
- Sammenblanding af fejl og komplikationer: Der skelnes ikke altid klart mellem en uundgåelig komplikation hos en alvorligt syg patient og en decideret, forebyggelig fejl.
- Overfølsomme screeningsværktøjer: Værktøjer som Institute for Healthcare Improvement's Global Trigger Tool er designet til at fange selv de mindste tegn på potentielle problemer, hvilket kan føre til en overvurdering af antallet af alvorlige fejl.
Disse metodiske svagheder betyder, at tallene ofte bliver pustet op og skaber et billede, der måske er mere alarmerende end virkeligheden.
En Mere Nøgtern Vurdering af Tallene
For at få et mere præcist billede har nyere forskning anvendt andre metoder. En undersøgelse offentliggjort i JAMA Network Open af Sunshine et al. brugte data fra Global Burden of Diseases, Injuries, and Risk Factors (GBD) studiet. Denne database er specifikt designet til at estimere dødelighed og sygdomsbyrde på globalt plan.
Forskerne kiggede på "Adverse Effects of Medical Treatment" (AEMT), hvilket dækker over alle uønskede hændelser i forbindelse med medicinsk behandling, uanset om de skyldes en fejl eller ej. Deres resultater var markant anderledes:
- I 2016 var der omkring 5.180 dødsfald i USA, hvor en uønsket hændelse i forbindelse med medicinsk behandling blev vurderet til at være den underliggende dødsårsag.
- Dette tal er 50 til 80 gange lavere end de høje estimater fra Johns Hopkins-studiet.
- Endnu mere bemærkelsesværdigt er det, at den aldersstandardiserede dødelighedsrate fra AEMT faldt med 21,4% fra 1990 til 2016, hvilket indikerer en positiv udvikling i patientsikkerhed.
Studiet fandt dog også, at AEMT var en medvirkende årsag til døden i langt flere tilfælde. For hvert dødsfald, hvor AEMT var den primære årsag, var der yderligere 20 dødsfald, hvor det var en medvirkende faktor. Dette bringer det samlede antal dødsfald, hvor en uønsket hændelse spillede en rolle, op på omkring 108.000 om året. Dette tal stemmer bedre overens med tidligere, mere anerkendte estimater, som f.eks. fra Institute of Medicines rapport "To Err Is Human" fra 2000, der estimerede mellem 44.000 og 98.000 dødsfald.
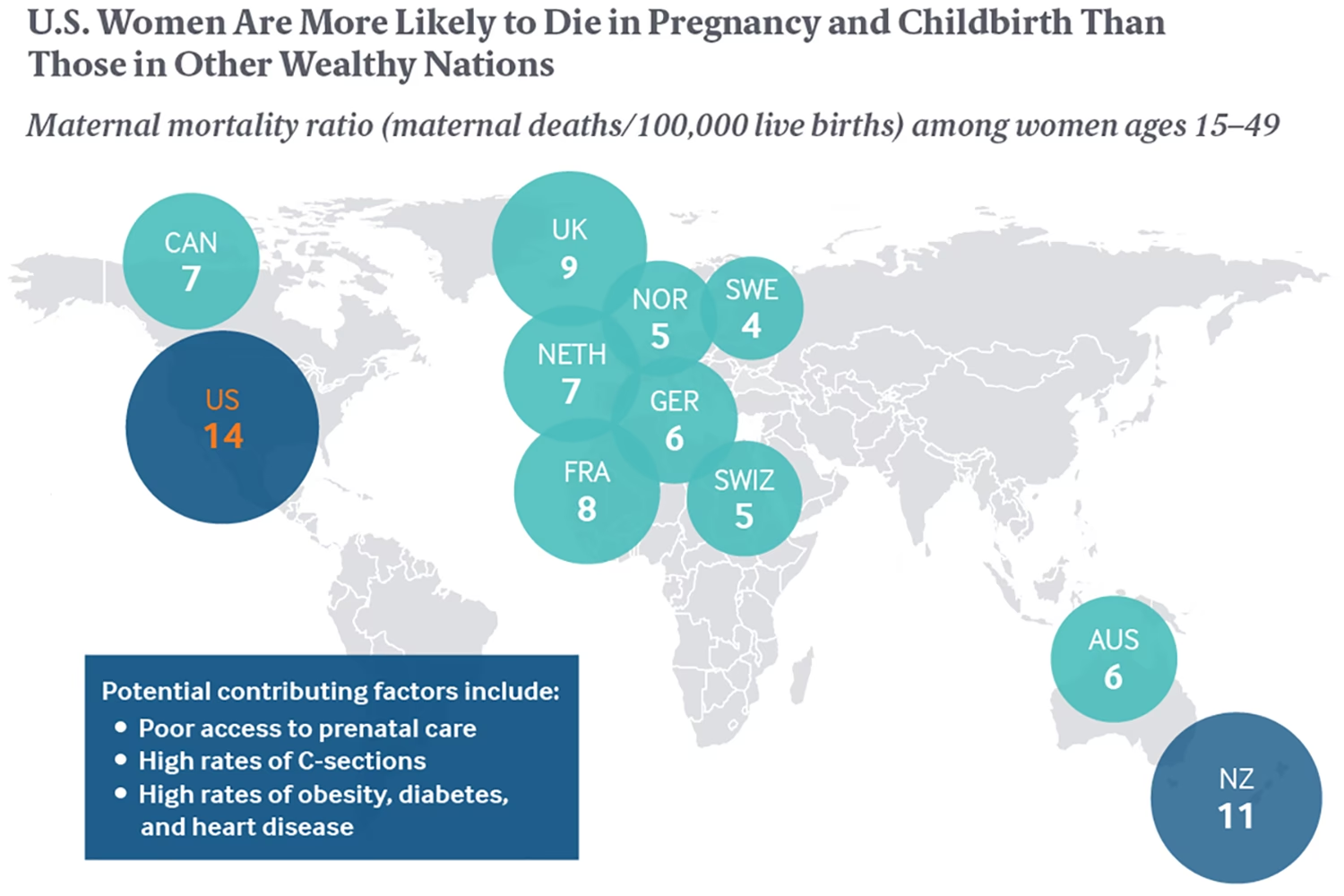
Det er afgørende at forstå forskellen: At en hændelse er en medvirkende faktor hos en meget syg patient er alvorligt, men det er ikke det samme som at sige, at hændelsen alene forårsagede dødsfaldet.
Hvorfor er Tallene så Forskellige? En Sammenligning
For at illustrere forskellene i de forskellige estimater, kan man se på en sammenligning af de centrale studier.
| Kilde | Estimeret Antal Dødsfald (årligt i USA) | Metodologi | Styrker & Svagheder |
|---|---|---|---|
| Institute of Medicine (2000) | 44.000 - 98.000 | Journalgennemgang i udvalgte hospitaler. | Banebrydende rapport, der satte fokus på problemet. Metoden kan dog være subjektiv. |
| Johns Hopkins / Makary (2016) | 250.000+ | Ekstrapolering fra tidligere studier, der anvendte bl.a. Global Trigger Tool. | Skabte stor opmærksomhed, men kritiseres for at være en overestimering baseret på flawed metodologi. |
| GBD / Sunshine et al. (2019) | ~5.200 (underliggende årsag) ~108.000 (medvirkende årsag) | Analyse af nationale dødsattestdata via Global Burden of Disease-databasen. | Bruger en robust, standardiseret database, men er afhængig af korrekt kodning på dødsattester, som kan være en svaghed. |
Bag Tallene: Systemfejl og Menneskelige Tragedier
Uanset hvilke tal man anser for at være mest korrekte, er hvert enkelt dødsfald en tragedie. Historien om den toårige Emily Jerry er et hjerteskærende eksempel. Hun var netop blevet erklæret kræftfri, men under sin sidste forebyggende kemoterapibehandling blev hendes IV-pose ved en fejl fyldt med en dødelig dosis natriumklorid – mere end 20 gange den anbefalede mængde. Hun døde tre dage senere.
Undersøgelsen af hendes sag afslørede en række systemfejl: Apoteket var underbemandet, computersystemet fungerede ikke korrekt, og der var et efterslæb af ordinationer. Fejlen blev begået af en apotekstekniker, og det viste sig, at der i mange stater manglede klare krav til uddannelse og certificering af dette personale.
Emilys far, Christopher Jerry, har siden stiftet en fond i hendes navn for at kæmpe for bedre medicinsikkerhed. Hans historie understreger et centralt punkt, som mange eksperter er enige i: Problemet er sjældent én enkelt persons onde vilje, men snarere et svigt i systemet. Dedikerede og omsorgsfulde sundhedsprofessionelle er også kun mennesker, og de arbejder i komplekse systemer, hvor fejl kan opstå, hvis sikkerhedsnettet svigter.
Vejen Frem: Hvordan Gør Vi Sundhedsvæsenet Sikrere?
At overdrive problemet hjælper ingen, men at ignorere det er endnu værre. Fokus bør ligge på at implementere løsninger, der kan reducere risikoen for fejl og forbedre sikkerheden. Nogle af de vigtigste tiltag omfatter:
- Teknologi: Implementering af elektroniske patientjournaler og computeriserede ordinationssystemer kan reducere fejl i medicinering markant. Systemerne kan advare om forkerte doser, allergier eller farlige lægemiddelinteraktioner.
- Standardiserede procedurer: Dobbeltkontrol af højrisikomedicin, klare kommunikationsprotokoller og kirurgiske tjeklister er eksempler på simple, men effektive procedurer, der fanger fejl, før de når patienten.
- En kultur for sikkerhed: Hospitaler skal fremme en kultur, hvor det er sikkert for personalet at indberette fejl og nærved-hændelser uden frygt for straf. Systemer som "Good Catch Awards", der belønner medarbejdere for at opdage potentielle fejl, kan være med til at skabe et proaktivt sikkerhedsmiljø.
- Patientinddragelse: Patienter og deres pårørende er en uvurderlig ressource. Patienter skal opfordres til at stille spørgsmål, forstå deres behandling og sige fra, hvis noget virker forkert. Organisationer, der kæmper for en "patienternes rettighedserklæring", arbejder for at styrke patientens rolle.
Konklusionen er, at selvom medicinske fejl næppe er den tredjestørste dødsårsag, er det stadig et alvorligt problem, der kræver vedvarende opmærksomhed. Ved at bevæge os væk fra sensationelle overskrifter og fokusere på evidensbaserede data og systemiske løsninger, kan vi skabe et sundhedsvæsen, der er sikrere for alle.
Ofte Stillede Spørgsmål (OSS)
Er medicinske fejl virkelig den tredjestørste dødsårsag?
Nej, det er højst sandsynligt en markant overvurdering baseret på studier med metodiske svagheder. Mere pålidelig forskning, der skelner mellem underliggende og medvirkende dødsårsager, peger på langt lavere, men stadig alvorlige, tal.
Hvad er forskellen på en "underliggende" og en "medvirkende" dødsårsag?
Den underliggende dødsårsag er den sygdom eller skade, der startede den kæde af begivenheder, som direkte førte til døden. En medvirkende årsag er en tilstand, der bidrog til dødsfaldet, men som ikke var den primære årsag. En uønsket hændelse kan f.eks. svække en i forvejen alvorligt syg patient og dermed medvirke til døden, uden at være den oprindelige årsag.
Hvad kan jeg selv gøre for at beskytte mig som patient?
Vær en aktiv deltager i din egen behandling. Stil spørgsmål til læger og sygeplejersker, indtil du forstår din diagnose og behandlingsplan. Få en kopi af dine journaler. Tag gerne en pårørende med til vigtige samtaler som et ekstra par ører. Sig fra, hvis du er usikker eller bekymret.
Hvorfor registreres medicinske fejl ikke på dødsattester?
Dødsattester er designet til at registrere medicinske tilstande (sygdomme og skader) som dødsårsag. De har traditionelt set ikke haft koder eller felter til at angive systemfejl eller menneskelige fejl. Det gør det svært for nationale statistikbureauer at indsamle præcise data om omfanget af problemet, hvilket er en af de ting, fortalere som Dr. Makary kæmper for at ændre.
Hvis du vil læse andre artikler, der ligner Medicinske Fejl: Myte og Virkelighed, kan du besøge kategorien Sundhed.
