15/12/2024
Mange ammende mødre står på et eller andet tidspunkt over for nødvendigheden af at tage antibiotika, ofte i forbindelse med almindelige tilstande som brystbetændelse (mastitis). Dette rejser et naturligt og vigtigt spørgsmål: Hvordan påvirker denne medicin, som overføres gennem modermælken, det sårbare spædbarn? Mens antibiotika kan være livreddende for moderen, er der en voksende bekymring for den utilsigtede skade, det kan forårsage på barnets umodne tarmsystem. Denne artikel udforsker den komplekse balance mellem moderens helbred og barnets langsigtede trivsel, baseret på den seneste videnskabelige viden.
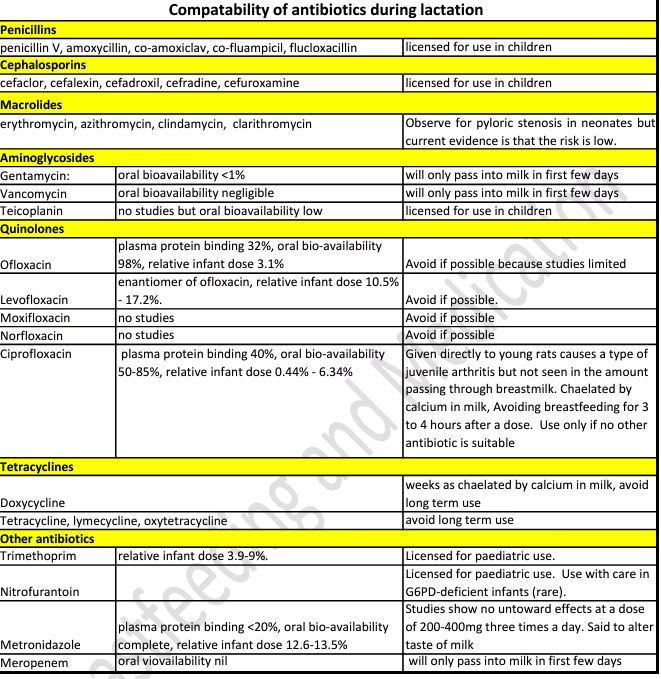
Brystbetændelse: En Almindelig Årsag til Antibiotikabrug
Brystbetændelse, eller mastitis, er en smertefuld inflammation i brystvævet, som rammer mange kvinder i ammeperioden. Symptomerne inkluderer ofte rødme, hævelse, smerte og influenzalignende symptomer som feber og kulderystelser. Den primære årsag er typisk mælkestase – en ophobning af mælk i brystet – som kan opstå, hvis brystet ikke tømmes effektivt. Selvom tilstanden kan være non-infektiøs, udvikler den sig ofte til en bakteriel infektion, hvor Staphylococcus aureus er den hyppigste synder.
Behandlingen af mastitis fokuserer først og fremmest på effektiv tømning af brystet. Dette indebærer hyppig amning eller udmalkning, hvile og tilstrækkelig væskeindtag. Smertestillende og antiinflammatorisk medicin kan også lindre symptomerne. Overraskende nok er der faktisk begrænset videnskabelig evidens for, at antibiotika altid er den mest effektive behandling. Studier har vist tvetydige resultater, og der er en udbredt opfordring i forskningskredse til at udføre flere studier af høj kvalitet. Alligevel er det almindelig praksis at udskrive antibiotika, især hvis symptomerne er alvorlige eller ikke forbedres inden for 24 timer, for at forhindre komplikationer som en brystbyld (absces).
Fra Mor til Barn: Antibiotikas Vej ind i Modermælken
Når en ammende mor indtager medicin, vil en vis mængde af stoffet passere fra hendes blodbane over i modermælken. Hvor meget der overføres, afhænger af mange faktorer, herunder medicinens molekylvægt, fedtopløselighed og proteinbinding. For at vurdere sikkerheden anvender fagfolk begreber som M/P-ratio (forholdet mellem koncentrationen i mælk og plasma) og den Relative Spædbarnsdosis (RID).
RID er den mest anvendte målestok og beregner den dosis, barnet modtager i procent af moderens dosis (justeret for vægt). En generel tommelfingerregel fra Verdenssundhedsorganisationen (WHO) er, at en RID-værdi på under 10% anses for at være acceptabel under amning. Heldigvis falder 87-90% af al medicin inden for denne kategori. Men denne model har sine begrænsninger. Den tager ikke højde for et stofs potentielle giftighed – et meget giftigt stof kan være skadeligt selv ved en lav RID – eller for de langsigtede konsekvenser af selv meget små doser medicin på et spædbarns udvikling.
Den Usynlige Konsekvens: Forstyrrelse af Spædbarnets Tarmflora
De første tre år af et barns liv er en kritisk periode for udviklingen af tarmfloraen – det komplekse økosystem af bakterier, vira og svampe i fordøjelsessystemet. Denne mikrobielle sammensætning er afgørende for udviklingen af et robust immunforsvar, en sund metabolisme og endda neurologisk udvikling. Modermælken er den vigtigste drivkraft i opbygningen af denne tarmflora, da den indeholder præbiotika (som humane mælkeoligosaccharider, HMOs) og gavnlige bakterier.
Når bredspektrede antibiotika introduceres i dette system via modermælken, kan de forårsage betydelig "kollateral skade". De slår ikke kun de skadelige bakterier ihjel hos moderen, men også de gavnlige bakterier i barnets tarm. Forskning tyder på, at en sådan tidlig forstyrrelse kan have langsigtede konsekvenser og er blevet forbundet med en øget risiko for tilstande som:
- Fedme
- Astma og allergi
- Type 1-diabetes
- Irritabel tyktarm (IBS)
Selv antibiotika i meget lave doser, som dem der kan findes som restkoncentrationer fra landbruget i vores kost, kan potentielt selektere for antibiotikaresistente bakterier i tarmen. Dette betyder, at den reelle eksponering for et ammende barn kan være mere kompleks end blot den medicin, moderen er blevet ordineret.
Sammenligning af Almindelige Antibiotika under Amning
Valget af antibiotika er afgørende. Nedenstående tabel giver et overblik over nogle almindeligt anvendte antibiotikaklasser og deres sikkerhedsprofil under amning.

| Antibiotikaklasse | Overføres til Mælk? | Sikkerhedsvurdering | Typiske Bemærkninger |
|---|---|---|---|
| Penicilliner (f.eks. Amoxicillin) | Ja, i små mængder | Generelt anset for sikre | Kan i sjældne tilfælde forårsage udslæt, diarré eller svamp hos barnet. |
| Cephalosporiner (f.eks. Cefalexin) | Ja, i meget små mængder | Generelt anset for sikre | Ligner penicilliner i sikkerhedsprofil. |
| Makrolider (f.eks. Azithromycin) | Ja | Sandsynligvis sikker | Der er rapporteret om opkast og diarré hos spædbørn. |
| Tetracykliner | Ja | Bør generelt undgås ved langtidsbrug | Kan potentielt påvirke knoglevækst og misfarve tænder, selvom risikoen ved korttidsbrug menes at være lav. |
Fremtidens Forskning og Vejen Frem
Videnskaben arbejder på at få et mere præcist billede af, hvad der sker, når antibiotika kommer ind i modermælken. Nye metoder som "utargeted metabolomics" gør det muligt at identificere ikke kun selve lægemidlet, men også alle de nedbrydningsprodukter (metabolitter), som kroppen og dens mikrober skaber. Disse metabolitter kan også have en biologisk effekt, som vi i dag ved meget lidt om. Samtidig udvikles der ikke-invasive metoder, f.eks. ved at måle medicinkoncentrationer i sved eller på huden af spædbørn, for at undgå de etiske og praktiske udfordringer ved blodprøver.
Målet er at kunne skræddersy behandlinger, der er effektive for moderen, men som forårsager mindst mulig forstyrrelse for barnet. Dette kan indebære brug af mere smalspektrede antibiotika, der kun rammer specifikke bakterier, eller udvikling af nye lægemidler, der kan beskytte barnets tarmflora mod antibiotikas virkning.
Ofte Stillede Spørgsmål (OSS)
Er det sikkert at tage antibiotika, mens jeg ammer?
Ja, for de fleste almindeligt ordinerede antibiotika er det sikkert. Fordelene ved at behandle en infektion hos moderen opvejer generelt den potentielle risiko for barnet. Det er dog afgørende, at du altid informerer din læge om, at du ammer, så det sikreste præparat kan vælges.
Vil antibiotika i min mælk skade mit barns tarmflora?
Det er muligt, at antibiotika kan forårsage en midlertidig forstyrrelse i dit barns tarmflora. Langtidseffekterne er stadig genstand for forskning, men de fleste børn oplever kun milde, forbigående symptomer som tynd mave eller øget luft i maven. Den bedste måde at understøtte barnets tarmflora på er at fortsætte amningen.
Hvad er mastitis, og skal det altid behandles med antibiotika?
Mastitis er brystbetændelse. Den primære behandling er hvile og effektiv tømning af brystet. Antibiotika er kun nødvendigt, hvis der er tegn på en bakteriel infektion, som ikke forbedres ved tømning, eller hvis du er meget syg. Mange tilfælde af mild mastitis går over af sig selv uden antibiotika.
Hvilke bivirkninger kan mit barn få?
De mest almindelige bivirkninger hos barnet er milde og relateret til fordøjelsen, såsom diarré, mavekneb eller i nogle tilfælde svampeinfektion (trøske). Disse er normalt forbigående og forsvinder, når medicinkuren er overstået.
Skal jeg stoppe med at amme, hvis jeg tager antibiotika?
Nej, absolut ikke. Med meget få undtagelser anbefales det kraftigt at fortsætte amningen. Modermælken giver fortsat uvurderlig ernæring og immunologisk beskyttelse, som hjælper med at genopbygge en sund tarmflora. At stoppe amningen brat kan også forværre en tilstand som mastitis. Tal altid med en sundhedsprofessionelle, før du foretager ændringer i din ammerutine.
Hvis du vil læse andre artikler, der ligner Antibiotika i Modermælk: Risiko og Rådgivning, kan du besøge kategorien Sundhed.
