19/04/2022
At blive indlagt på hospitalet kan være en stressende oplevelse, og når man samtidig lever med diabetes, tilføjes et ekstra lag af kompleksitet. Diabetes er en udbredt tilstand blandt hospitaliserede patienter; faktisk har op mod en tredjedel af alle indlagte patienter diabetes. Akut sygdom, stress og ændringer i kost og medicin kan føre til store udsving i blodsukkeret, hvilket gør korrekt håndtering afgørende for at undgå komplikationer og fremme heling. Men hvad er de bedste strategier for at håndtere diabetes under en indlæggelse? En systematisk gennemgang af kliniske retningslinjer fra hele verden afslører både klare områder med enighed og overraskende mange gråzoner, hvor selv eksperterne er uenige. Denne artikel dykker ned i den nyeste viden for at give dig et klart overblik over, hvad du kan forvente, og hvad du selv kan gøre for at sikre den bedst mulige behandling.
Blodsukkerovervågning: Konsensus og Ny Teknologi
Det absolutte fundament for god diabetesbehandling på hospitalet er hyppig og præcis blodsukkerovervågning. Der er bred enighed blandt alle faglige organisationer om, at alle patienter med en kendt diabetesdiagnose skal have deres blodsukker målt regelmæssigt. Desuden anbefales det også for patienter, der ankommer med forhøjet blodsukker (hyperglykæmi) – ofte defineret som et blodsukker over 7,8 mmol/L (140 mg/dL) – selvom de ikke tidligere har en diagnose. Dette skyldes, at stresset fra sygdommen i sig selv kan afsløre en hidtil ukendt diabetes eller forårsage midlertidig stress-hyperglykæmi.
Målet for blodsukkeret under indlæggelse er også relativt enslydende, hvad angår den øvre grænse. De fleste retningslinjer anbefaler at holde blodsukkeret under 10,0 mmol/L (180 mg/dL). Herfra opstår dog den første uenighed. Nogle retningslinjer sigter mod et strammere mål på 7,8 mmol/L (140 mg/dL), mens andre angiver en nedre grænse på 5,6 mmol/L (100 mg/dL) for at undgå hypoglykæmi. Valget afhænger ofte af patientens samlede tilstand, alder og risiko for lavt blodsukker.
Traditionelt foregår målingerne via kapillære blodprøver (et prik i fingeren), typisk før måltider og ved sengetid. Men ny teknologi vinder frem. Kontinuerlig glukosemåling (CGM), hvor en lille sensor under huden måler blodsukkeret døgnet rundt, diskuteres i de nyeste retningslinjer. For stabile patienter, der allerede er vant til at bruge CGM derhjemme, anbefales det ofte at fortsætte brugen under indlæggelse, da det kan give et bedre overblik og reducere risikoen for hypoglykæmi. Dog er det vigtigt at bemærke, at CGM-enheder endnu ikke er formelt godkendt til brug på hospitaler, og personalet vil sandsynligvis stadig tage bekræftende fingerprik-målinger.
Behandlingsstrategier: Insulin er omdrejningspunktet
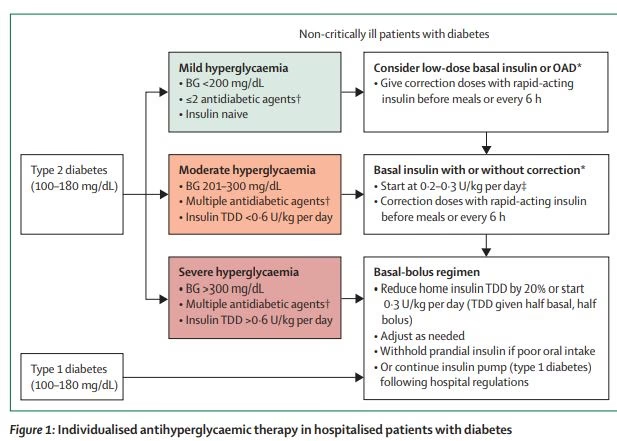
Når det kommer til behandling af forhøjet blodsukker på hospitalet, er der stærk konsensus om, at insulin er den foretrukne metode. Den mest anbefalede strategi er en basal-bolus insulin-regime. Dette system efterligner kroppens naturlige insulinproduktion:
- Basalinsulin: En langsomtvirkende insulin, der gives én eller to gange dagligt for at dække kroppens grundlæggende insulinbehov, uafhængigt af måltider.
- Bolusinsulin: En hurtigtvirkende insulin, der gives i forbindelse med måltider for at dække den stigning i blodsukker, som kulhydraterne i maden forårsager.
- Korrektionsinsulin: En ekstra dosis hurtigtvirkende insulin, der gives, hvis blodsukkeret er for højt før et måltid.
Denne proaktive tilgang står i skarp kontrast til den ældre og nu frarådede metode kendt som "sliding scale"-insulin. Med sliding scale gives insulin kun reaktivt, efter at blodsukkeret allerede er blevet højt. Dette er en ineffektiv metode, der ofte fører til en "rutsjebane" af høje og lave blodsukkerværdier og derfor frarådes i de fleste moderne retningslinjer.
Et stort område med uenighed er brugen af oral diabetesmedicin (tabletter) under indlæggelse. Den gængse praksis er ofte at pausere al oral medicin og udelukkende bruge insulin. Begrundelsen er, at insulindoser er lettere at justere hurtigt, når patientens tilstand ændrer sig, og nogle orale lægemidler kan være risikable ved nedsat nyrefunktion eller faste. Dog anerkender flere retningslinjer nu, at for stabile patienter, der spiser regelmæssigt, kan det være sikkert og effektivt at fortsætte med visse typer medicin, såsom DPP-4-hæmmere. Omvendt frarådes brugen af SGLT2-hæmmere generelt på grund af en øget risiko for euglykemisk ketoacidose under akut sygdom.
Særlige Patientgrupper og Situationer
Diabetesbehandling skal altid individualiseres, især på hospitalet, hvor mange faktorer spiller ind. Nedenstående tabel opsummerer generelle anbefalinger for specifikke scenarier:
| Situation | Typisk Blodsukkermål | Primær Anbefaling |
|---|---|---|
| Intensivafdeling | Strammere kontrol, ofte 7,8-10,0 mmol/L | Intravenøs insulininfusion for præcis og hurtig justering. Hyppig overvågning (hver 30-120 min). |
| Før/under operation | Under 10,0 mmol/L | Behandlingen varierer (IV eller subkutan insulin). Målet er at undgå både høj og lav blodsukker for at mindske infektionsrisiko. |
| Faste (intet gennem munden) | Individuelt | Måltidsinsulin (bolus) pauseres. Basalinsulin fortsættes, evt. i reduceret dosis. Blodsukker måles hver 4.-6. time. |
| Behandling med glukokortikoider (fx Prednisolon) | Under 10,0 mmol/L | Disse lægemidler kan forårsage markant højt blodsukker. Kræver ofte øget insulindosis og hyppigere målinger. |
| Ældre voksne | Mindre stramme mål (fx under 11-14 mmol/L) | Fokus på at undgå hypoglykæmi. Forenklede insulinregimer foretrækkes. Desværre er der mangel på specifikke retningslinjer for denne sårbare gruppe. |
Håndtering af Hypoglykæmi (Lavt Blodsukker)
En af de største risici ved insulinbehandling er hypoglykæmi. Der er bred enighed om definitionerne: moderat hypoglykæmi defineres som et blodsukker under 3,9 mmol/L (70 mg/dL), mens alvorlig hypoglykæmi ofte defineres som under 3,0 mmol/L (54 mg/dL) eller en situation, hvor patienten har brug for hjælp fra andre. Behandlingen er øjeblikkelig indtagelse af hurtigtvirkende kulhydrater (fx 15-20 gram glukose i form af juice eller druesukkertabletter). Hvis patienten ikke kan synke, gives glukose intravenøst. I situationer uden intravenøs adgang kan glukagon, der gives som en indsprøjtning eller næsespray, anvendes. Efter en episode med hypoglykæmi er det afgørende, at lægeteamet gennemgår og justerer patientens medicin for at forhindre, at det sker igen.
Overgangen fra Hospital til Hjem: En Kritisk Fase
En sikker udskrivelse er lige så vigtig som selve behandlingen på hospitalet. Desværre er dette endnu et område med mangelfulde og inkonsistente retningslinjer. Alle er enige om, at opfølgning er nødvendig, men kun få specificerer, hvor hurtigt det skal ske – anbefalingerne svinger fra én uge til én måned efter udskrivelse. En vellykket overgang kræver grundig undervisning. De vigtigste elementer, der bør gennemgås før udskrivelse, er:
- Medicingennemgang: En klar plan for, hvilken medicin der skal fortsættes, startes eller stoppes.
- Blodsukkermåling: Instruktion i, hvor ofte og hvornår blodsukkeret skal måles derhjemme.
- Forebyggelse af hypoglykæmi: Viden om symptomer og behandling af lavt blodsukker.
- Kost: Generelle kostråd tilpasset den nye situation.
- Selvledelsesevner: Vurdering af, om patienten (eller pårørende) er i stand til at håndtere diabetesbehandlingen sikkert derhjemme.
Det er også afgørende, at patienten udskrives med de nødvendige forsyninger, såsom insulin, teststrimler, lancetter og eventuelt et hypoglykæmi-kit.
FAQ - Ofte Stillede Spørgsmål
Hvorfor stopper hospitalet min normale diabetesmedicin i tabletform?
Hospitalet skifter ofte til insulin, fordi det er den mest fleksible og effektive måde at styre blodsukkeret på under akut sygdom. Sygdom, faste og andre behandlinger kan påvirke, hvordan din krop reagerer på tabletter, og insulin giver lægerne mulighed for at justere din behandling time for time for at holde dit blodsukker stabilt og sikkert.
Hvad er "basal-bolus" insulin helt præcist?
Tænk på det som en to-delt strategi, der efterligner en sund bugspytkirtel. "Basal" er en langsomtvirkende insulin, der dækker dit grundlæggende behov for insulin hele døgnet. "Bolus" er en hurtigtvirkende insulin, du tager lige før måltider for at håndtere stigningen i blodsukker fra den mad, du spiser. Sammen giver de en mere jævn og proaktiv blodsukkerkontrol end ældre metoder.
Er det sikkert for mig at bruge min egen glukosemåler (CGM) på hospitalet?
Det bliver mere og mere almindeligt. Hvis du er erfaren bruger af CGM, og hospitalspersonalet er bekendt med teknologien, kan du ofte få lov til at fortsætte med at bruge den. Det giver et rigtig godt overblik over dine blodsukkertrends. Personalet vil dog sandsynligvis stadig tage kontrolmålinger med et prik i fingeren for at verificere CGM-værdierne, især før der gives insulin.
Hvad er det ideelle blodsukkermål under indlæggelse?
Det generelle mål for de fleste indlagte patienter er at holde blodsukkeret under 10,0 mmol/L (180 mg/dL) for at undgå de negative effekter af hyperglykæmi. Den nedre grænse er mere omdiskuteret, men ligger typisk mellem 5,6 og 7,8 mmol/L (100-140 mg/dL). Målene er altid individuelle og justeres for at undgå hypoglykæmi, især hos ældre og skrøbelige patienter.
Hvis du vil læse andre artikler, der ligner Indlagt med diabetes: Behandlingsstrategier, kan du besøge kategorien Sundhed.

