17/09/2014
Biologisk medicin repræsenterer en af de mest betydningsfulde revolutioner inden for moderne medicin. I modsætning til traditionelle lægemidler, der typisk fremstilles gennem kemisk syntese, er biologiske lægemidler komplekse produkter skabt fra levende organismer som bakterier, gærceller eller dyreceller. Denne tilgang har åbnet døren for behandlinger af sygdomme, der engang blev betragtet som uhelbredelige eller svære at håndtere, og har forvandlet livet for millioner af patienter verden over. Historien om biologisk medicin er fascinerende og begynder for over 100 år siden med en opdagelse, der ændrede behandlingen af diabetes for altid.

- Historien bag: Fra en hund ved navn Marjorie til moderne bioteknologi
- Hvordan virker biologisk medicin?
- Forskellige typer af biologiske lægemidler
- Sammenligning: Biologisk vs. Traditionel Medicin
- Administration og Bivirkninger
- Fremtiden: Biosimilars og Øget Tilgængelighed
- Ofte Stillede Spørgsmål (FAQ)
Det hele startede med isoleringen af insulin. Forskerne Frederick Banting og Charles Best lykkedes med at udtrække et sekret fra bugspytkirtlen hos hunde. Dette stof, vi i dag kender som insulin, viste sig at være livreddende. Efter succesfulde forsøg på hunde med diabetes, herunder en hund Banting var særligt knyttet til, Marjorie, blev insulin det første godkendte biologiske lægemiddel. Denne opdagelse forvandlede diabetes fra en ofte dødelig sygdom til en håndterbar kronisk tilstand.
Siden da har udviklingen taget fart. I 1970'erne lærte forskere at skabe nye produkter ved hjælp af rekombinant DNA-teknologi. Det betød, at man kunne indsætte specifikke DNA-segmenter i celler for at få dem til at producere de ønskede proteiner. Dette teknologiske spring gjorde det muligt at fremstille biologisk medicin i stor skala uden at være afhængig af dyr. Moderne biologiske lægemidler er resultatet af avanceret genteknologi, hvor organismer som bakterier og gærceller fungerer som små fabrikker, der producerer yderst specifikke og potente lægemidler til behandling af alt fra leddegigt til kræft.
Hvordan virker biologisk medicin?
Kernen i biologisk medicins effektivitet er dens evne til at udføre målrettet terapi. Traditionelle lægemidler, som f.eks. kemoterapi, har ofte en bred effekt og påvirker både syge og raske celler. Biologiske lægemidler er derimod designet til at interagere med meget specifikke molekyler i kroppen, som er involveret i sygdomsprocessen.

For eksempel, i behandlingen af autoimmune sygdomme som leddegigt, kan et biologisk lægemiddel målrettes mod et specifikt protein i immunsystemet, såsom TNF-alfa, som er en drivkraft bag inflammation. Ved at blokere dette protein kan medicinen dæmpe den overdrevne immunreaktion og lindre symptomer som smerte og hævelse uden at påvirke hele immunsystemet i samme grad. Inden for kræftbehandling, ofte kaldet immunterapi, kan biologiske lægemidler designes til at "fjerne bremserne" fra immunforsvarets T-celler, så de mere effektivt kan genkende og angribe kræftceller. Denne præcision sigter mod at øge behandlingens effektivitet og forbedre tåleligheden sammenlignet med mere traditionelle behandlinger.
Forskellige typer af biologiske lægemidler
Begrebet "biologisk medicin" dækker over en bred vifte af terapier. De kategoriseres generelt baseret på deres oprindelse og virkningsmekanisme.
Monoklonale Antistoffer
Dette er en af de største og mest kendte grupper. Monoklonale antistoffer er laboratoriefremstillede proteiner, der efterligner kroppens egne antistoffer. De er designet til at binde sig til et enkelt, specifikt mål (et antigen) på overfladen af celler, f.eks. en kræftcelle eller et signalmolekyle i immunsystemet. Man kan ofte genkende dem på, at deres navn ender på "-mab" (fra monoclonal antibody). Eksempler inkluderer:
- Adalimumab (Humira): Anvendes til at behandle autoimmune sygdomme som leddegigt og psoriasis.
- Pembrolizumab (Keytruda): En form for immunterapi, der bruges til mange forskellige kræftformer.
- Trastuzumab (Herceptin): Målrettet behandling mod visse typer brystkræft.
Andre Vigtige Typer
Udover monoklonale antistoffer findes der mange andre former for biologiske behandlinger:
- Vacciner: Både forebyggende (f.eks. mod mæslinger) og behandlende (f.eks. visse kræftvacciner).
- Blodprodukter: Inkluderer røde blodlegemer, blodplader og plasma.
- Terapier baseret på celler og gener: Avancerede behandlinger som CAR-T-celleterapi, hvor en patients egne immunceller modificeres til at bekæmpe kræft.
- Syntetiserede proteiner: Som f.eks. insulin til diabetes eller vækstfaktorer til behandling af anæmi.
Sammenligning: Biologisk vs. Traditionel Medicin
For at forstå forskellene bedre er her en sammenlignende tabel:
| Karakteristik | Biologisk Medicin | Traditionel Medicin |
|---|---|---|
| Kilde | Levende organismer (celler, bakterier) | Kemisk syntese |
| Struktur | Store, komplekse molekyler (proteiner) | Små, simple molekyler |
| Fremstilling | Kompleks bioteknologisk proces | Forudsigelig kemisk proces |
| Administration | Typisk injektion eller infusion | Ofte oral (piller, kapsler) |
| Målretning | Meget specifik og målrettet | Bredere og mindre specifik virkning |
| Omkostninger | Høje | Generelt lavere |
Administration og Bivirkninger
På grund af deres komplekse proteinstruktur kan biologiske lægemidler ikke tages som piller. Mavesyrer ville nedbryde dem, før de kunne nå blodet og virke. Derfor administreres de typisk via en subkutan injektion (et stik i fedtlaget under huden) eller som en intravenøs infusion (et drop i en blodåre), som oftest foregår på et hospital eller en klinik.
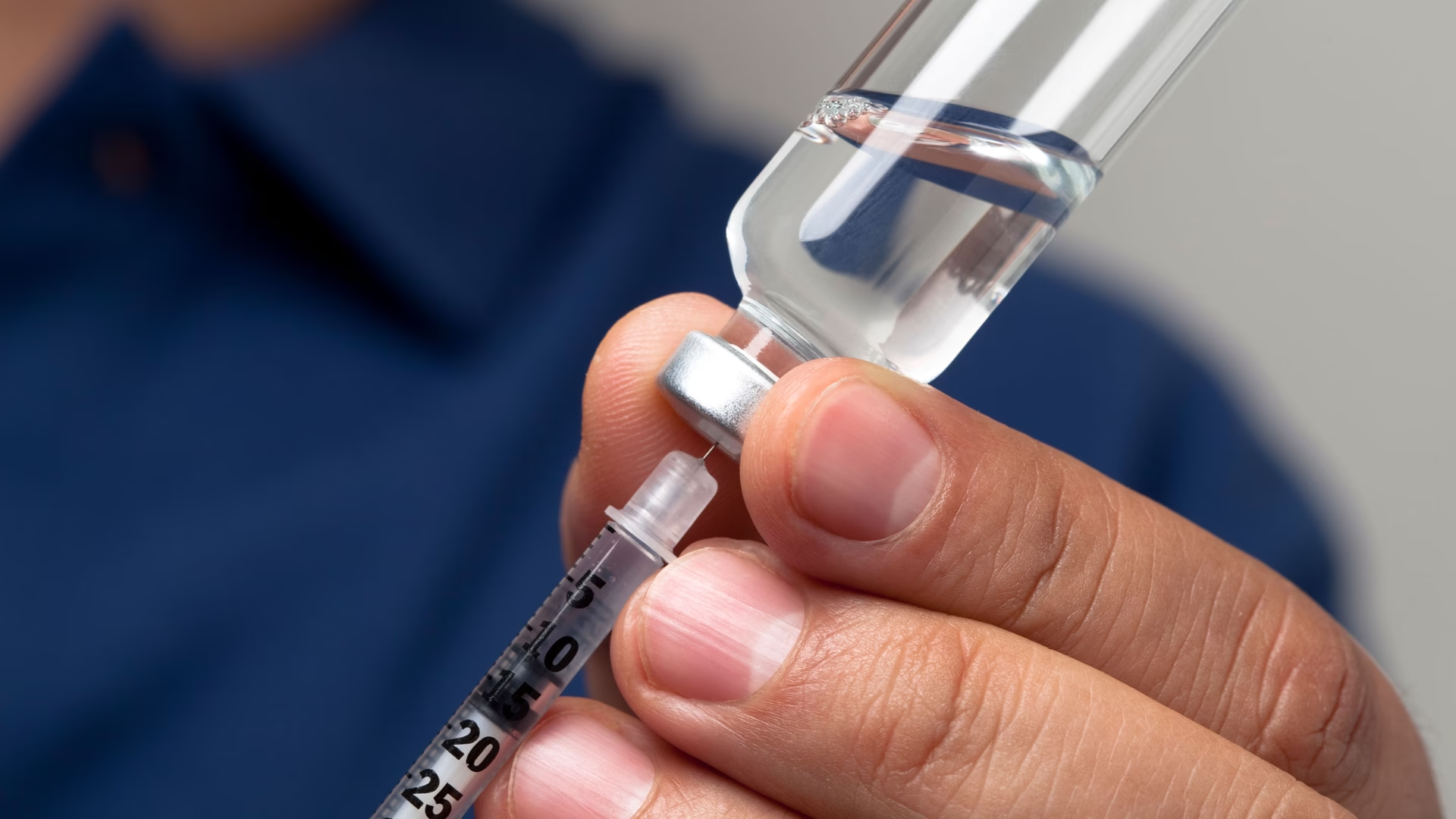
Behandlingshyppigheden varierer meget – fra daglige injektioner til infusioner hver måned eller endnu sjældnere. Behandlingen kan være midlertidig, f.eks. i et kræftforløb, eller kronisk og livslang for patienter med autoimmune sygdomme.
Som al medicin kan biologiske lægemidler have bivirkninger. De mest almindelige er milde og relateret til administrationen, såsom rødme, hævelse eller kløe ved indstiksstedet. Nogle patienter oplever influenzalignende symptomer som feber, kulderystelser og hovedpine kort efter behandlingen. Da mange biologiske lægemidler påvirker immunsystemet, er en af de mere alvorlige risici en øget modtagelighed over for infektioner. Derfor vil patienter ofte blive screenet for latente infektioner som tuberkulose, før behandlingen påbegyndes. Alvorlige bivirkninger er sjældne, men kan forekomme, og det er afgørende, at behandlingen overvåges tæt af en læge.
Fremtiden: Biosimilars og Øget Tilgængelighed
En af de største udfordringer ved biologisk medicin er de høje omkostninger, som skyldes den komplekse og dyre udviklings- og produktionsproces. Dette kan begrænse adgangen for patienter og belaste sundhedssystemerne. Et vigtigt skridt mod at løse dette problem er introduktionen af biosimilars.

En biosimilar er et biologisk lægemiddel, der er udviklet til at være meget lig et allerede godkendt originalt biologisk lægemiddel. Man kan tænke på dem som en slags "efterligning" af originalen, ligesom generisk medicin er det for traditionelle lægemidler. Dog er processen langt mere kompliceret, da det er umuligt at skabe en 100% identisk kopi af et komplekst protein. Derfor skal biosimilars gennemgå en grundig godkendelsesproces for at bevise, at de er lige så sikre og effektive som det originale produkt. Ved at skabe konkurrence på markedet har biosimilars potentialet til at sænke priserne og dermed gøre disse livsvigtige behandlinger tilgængelige for flere patienter verden over.
Ofte Stillede Spørgsmål (FAQ)
Er biologisk medicin det samme som kemoterapi?
Nej. Selvom begge bruges til at behandle kræft, virker de meget forskelligt. Kemoterapi er en traditionel medicin, der dræber celler, som deler sig hurtigt – både kræftceller og raske celler (f.eks. i hårsække og tarmslimhinde). Biologisk medicin (immunterapi) er en målrettet behandling, der typisk virker ved at hjælpe kroppens eget immunsystem med at bekæmpe kræftcellerne.
Hvorfor kan jeg ikke tage biologisk medicin som en pille?
Biologiske lægemidler er store proteinmolekyler. Hvis de blev slugt som en pille, ville fordøjelsessystemets enzymer og syrer nedbryde dem, præcis som de nedbryder proteiner i mad. De ville derfor blive ødelagt, før de kunne optages i blodbanen og have en effekt. Injektion eller infusion sikrer, at medicinen kommer direkte ind i kroppen, hvor den skal virke.
Hvad er en "biosimilar"?
En biosimilar er et biologisk lægemiddel, der er meget lig et originalt biologisk lægemiddel, hvis patent er udløbet. Det er godkendt på baggrund af data, der viser, at det ikke har nogen klinisk meningsfulde forskelle fra originalen med hensyn til kvalitet, sikkerhed og effekt. De er typisk billigere og øger adgangen til behandling.
Er biologisk medicin sikkert?
Ja, når det ordineres og overvåges korrekt af en speciallæge. Alle lægemidler har potentielle bivirkninger, og biologisk medicin er ingen undtagelse. Før behandlingen starter, vil lægen foretage en grundig vurdering af patientens helbred for at minimere risici. Fordelene ved behandlingen for patienter med alvorlige sygdomme opvejer som regel langt de potentielle risici.
Hvis du vil læse andre artikler, der ligner Hvad er Biologisk Medicin? En Komplet Guide, kan du besøge kategorien Sundhed.
