20/11/2011
Forestil dig at modtage en medicinsk behandling, der er omhyggeligt udvalgt kun til dig – en behandling, der minimerer bivirkninger og giver dig det bedst mulige resultat. Eller at få en mere præcis diagnose baseret på din unikke situation og endda at kunne forudsige og forhindre sygdomme i at udvikle sig. Dette er ikke længere science fiction, men det centrale løfte i personlig medicin, en tilgang, der er ved at revolutionere sundhedsvæsenet.
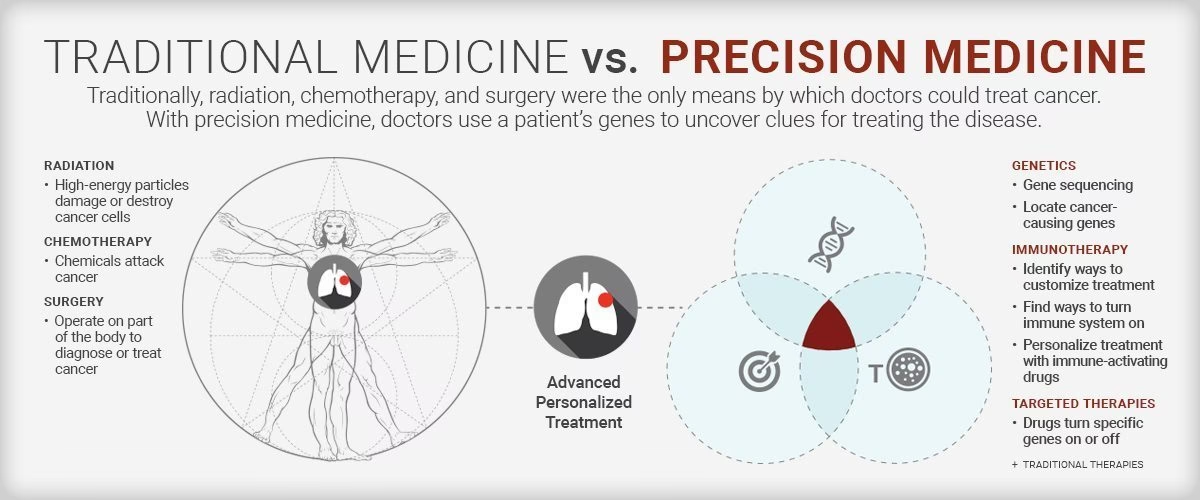
Personlig medicin, også kendt som præcisionsmedicin, er processen med at skræddersy medicinske beslutninger, behandlinger, praksis og produkter til den enkelte patient. Det handler om at bevæge sig væk fra den traditionelle "one-size-fits-all"-model, hvor behandlinger baseres på gennemsnittet af en stor befolkningsgruppe, og i stedet tilpasse dem til individets unikke genetiske, miljømæssige og livsstilsmæssige faktorer.
Hvordan Fungerer Personlig Medicin?
Vi er alle unikke. Vores genetiske sammensætning er lidt forskellig fra alle andres, og det har en enorm indflydelse på vores helbred. Selvom der findes fælles risikofaktorer for hjerte-kar-sygdomme, såsom alder, kolesteroltal, overvægt og rygning, påvirker vores genetik, hvor stor en rolle disse faktorer spiller for den enkelte. Det forklarer, hvorfor nogle mennesker udvikler hjertesygdomme, mens andre ikke gør, hvorfor den samme sygdom udvikler sig forskelligt hos forskellige personer, og hvorfor vi reagerer forskelligt på de samme behandlinger.
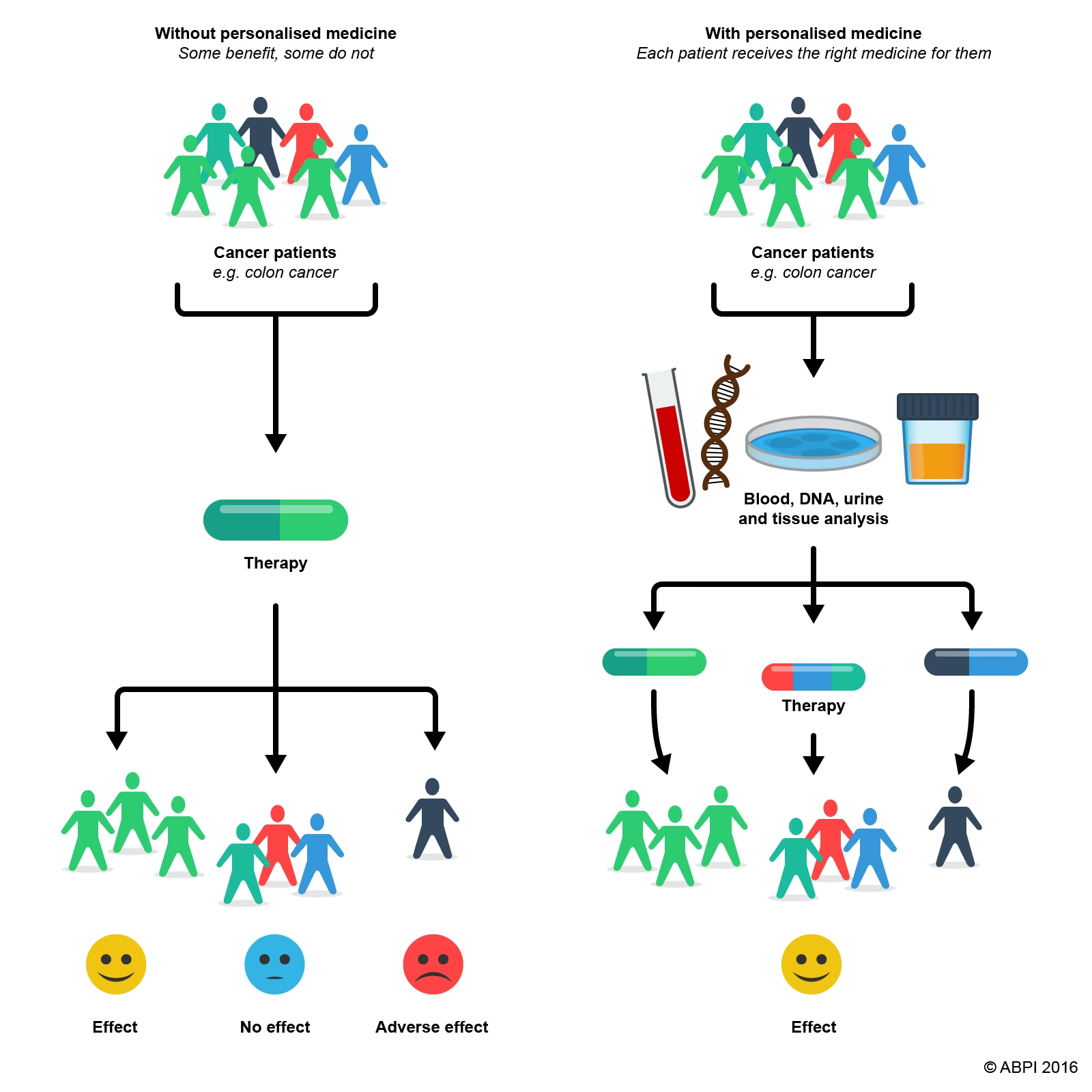
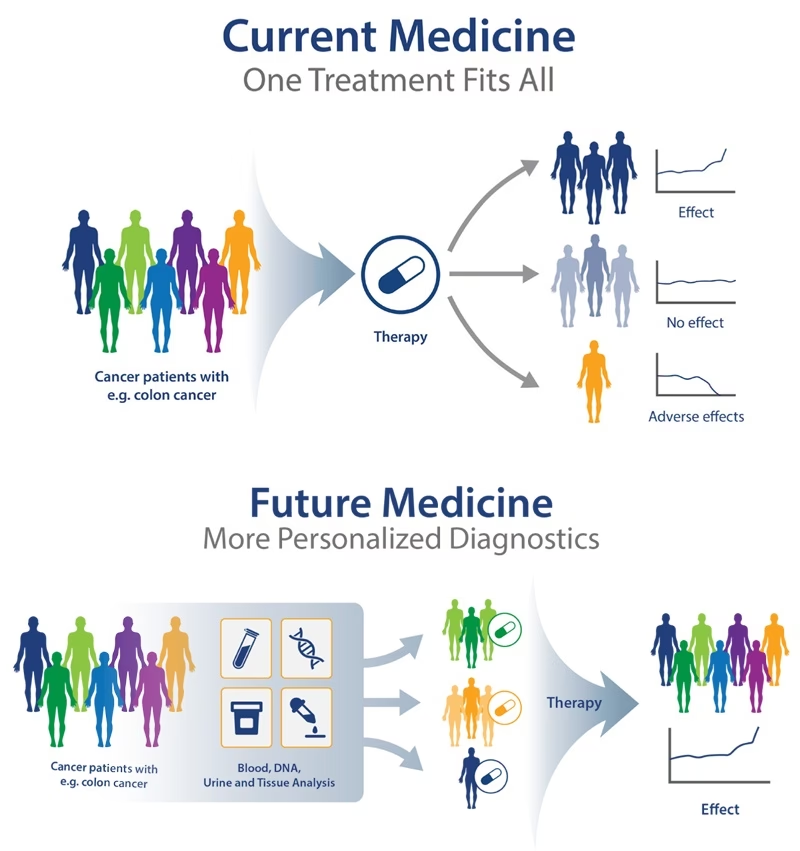
Når du i dag diagnosticeres med en sygdom, baseres beslutningen om din behandling ofte på resultater fra store kliniske forsøg, der involverer tusindvis af mennesker. Behandlingen er designet til at virke for den "gennemsnitlige" patient. Men du er ikke gennemsnitlig – du er dig. Personlig medicin anerkender denne individualitet. Ved at kombinere genetiske data med kliniske oplysninger, medicinhistorik og livsstil er forskere og læger i stand til at identificere mønstre og årsagssammenhænge, der kan ændre måden, vi diagnosticerer, behandler og forebygger sygdomme på.
Anvendelsesområder for Personlig Medicin
Denne tilgang handler ikke kun om at ordinere de rigtige lægemidler. Den dækker et bredt spektrum af sundhedspleje:
- Forbedret Diagnostik: Ved at analysere en persons genetiske markører kan læger stille mere præcise diagnoser og endda identificere undertyper af sygdomme, som kræver forskellig behandling.
- Forebyggelse: Genetisk screening kan identificere personer med høj risiko for at udvikle bestemte tilstande som f.eks. arveligt højt kolesterol eller visse kræftformer, hvilket gør det muligt at iværksætte forebyggende foranstaltninger tidligt.
- Målrettet Behandling: Behandlinger kan designes til at målrette specifikke molekylære veje, der er involveret i en persons sygdom, hvilket øger effektiviteten og reducerer skader på raske celler.
- Forudsigelse af Behandlingsrespons: Man kan forudsige, hvordan en patient vil reagere på et bestemt lægemiddel, og dermed undgå ineffektive behandlinger og alvorlige bivirkninger.
Forskning i Personlig Medicin for Hjertesygdomme
Inden for kardiologi åbner personlig medicin op for spændende nye muligheder. Forskning, der sigter mod at udvikle skræddersyede behandlinger for personer med eller i risiko for hjerte-kar-sygdomme, er i fuld gang.
Skabelsen af 'Virtuelle Hjerter'
En af de mest innovative tilgange er brugen af computermodeller til at skabe en digital version – en slags 'digital tvilling' – af en patients hjerte. Ved at fodre computeren med data fra hjertescanninger (som MR-scanninger) og målinger af hjertets elektriske aktivitet kan forskere skabe en nøjagtig, virtuel model. Denne model kan bruges til at simulere og teste forskellige behandlinger, f.eks. for hjertearytmier som atrieflimren eller for hjertesvigt, uden at udsætte patienten for nogen risiko. Læger kan på den måde forudsige, hvilken behandling der vil være mest effektiv for den enkelte patient, før den overhovedet påbegyndes. Dette arbejde har potentialet til fundamentalt at ændre, hvordan vi træffer beslutninger om behandling af komplekse hjertesygdomme.
Personlige Pacemakere
Pacemakere er livreddende for mange mennesker med hjertesvigt, da de hjælper hjertet med at pumpe blodet mere effektivt. Moderne pacemakere kan også øge hjerterytmen under træning, ligesom et sundt hjerte ville gøre. Problemet er, at denne stigning i hjerterytme ofte er baseret på en standardindstilling, der ikke er tilpasset den enkelte. Forskning har vist, at denne 'one-size-fits-all'-metode ikke altid forbedrer patientens evne til at motionere. Forskere undersøger nu, om en personligt tilpasset stigning i hjerterytme, baseret på den enkeltes fysiologi, kan hjælpe patienter med at motionere bedre og bremse forværringen af deres hjertefunktion. Dette kan give patienterne en bedre livskvalitet og hjælpe dem med at leve længere og bedre med deres sygdom.
Forebyggelse af Hjerteanfald og Slagtilfælde
Blodplader er små celler i vores blod, der hjælper med at stoppe blødninger ved at danne blodpropper. Men i syge blodårer kan de også udløse farlige blodpropper, der kan forårsage et hjerteanfald eller slagtilfælde. Blodfortyndende medicin, som clopidogrel og aspirin, virker ved at gøre det sværere for blodpladerne at klæbe sammen. Disse lægemidler virker dog ikke for alle og kan have alvorlige bivirkninger, såsom blødning. Forskning fokuserer på at forstå, hvorfor reaktionen på disse lægemidler varierer så meget fra person til person. Ved hjælp af computermodeller analyserer forskere blodplader baseret på faktorer som alder og specifikke proteiner på overfladen. Målet er at kunne forudsige, hvem der ikke vil have gavn af standardbehandlingen, og i stedet udvikle mere personlige og effektive måder at forebygge livstruende blodpropper på.
Beskyttelse af Hjertet under Kræftbehandling
Takket være forbedringer i kræftbehandling lever flere mennesker længere efter en kræftdiagnose. Desværre kan bivirkninger fra behandlingen forårsage langvarige skader på hjertet og blodkarrene. En gruppe kemoterapilægemidler kaldet fluoropyrimidiner kan forårsage hjerteproblemer som brystsmerter og nedsat blodgennemstrømning til hjertet. Forskere studerer patienter, der starter på denne type kemoterapi, for at identificere fællestræk hos dem, der udvikler hjerteproblemer. Ved at forstå, hvordan disse problemer opstår, kan man udvikle metoder til at spotte personer i høj risiko og beskytte dem. Dette vil muliggøre personlig pleje, der minimerer hjerteproblemer under kræftbehandling og forbedrer patienternes langsigtede helbred.
Fordele og Udfordringer ved Personlig Medicin
Som med enhver ny teknologi er der både store fordele og betydelige udfordringer forbundet med implementeringen af personlig medicin i sundhedsvæsenet.
Nedenfor er en tabel, der opsummerer de vigtigste punkter:
| Fordele | Udfordringer |
|---|---|
| Mere effektive behandlinger med færre bivirkninger. | Høje omkostninger til genetisk testning og målrettede lægemidler. |
| Større fokus på forebyggelse frem for behandling. | Behov for avanceret teknologisk infrastruktur og dataanalyse. |
| Hurtigere og mere præcise diagnoser. | Spørgsmål om datasikkerhed og privatlivets fred. |
| Reducerede langsigtede sundhedsomkostninger ved at undgå ineffektiv behandling. | Etiske overvejelser omkring genetisk information. |
| Styrker patientens rolle i egen behandling. | Uddannelse af sundhedspersonale til at fortolke og anvende komplekse data. |
Ofte Stillede Spørgsmål (FAQ)
Hvad er forskellen på personlig medicin og præcisionsmedicin?
Begreberne bruges ofte i flæng. Begge refererer til at skræddersy behandlingen til individet. Præcisionsmedicin fokuserer dog mere på at identificere, hvilke behandlings- og forebyggelsesstrategier der virker for hvilke mennesker baseret på genetiske, miljømæssige og livsstilsmæssige faktorer. Personlig medicin er et lidt bredere begreb, der dækker over skabelsen af unikke behandlinger for den enkelte.
Er personlig medicin tilgængelig nu?
Ja, i visse områder er det allerede en realitet. Det mest kendte eksempel er inden for kræftbehandling, hvor lægemidler ofte målrettes mod specifikke genetiske mutationer i en tumor. Det bruges også til at dosere visse lægemidler, som f.eks. blodfortyndende medicin, baseret på en patients genetiske profil. Dog er det stadig et felt i hurtig udvikling, og mange af de anvendelser, der er beskrevet her, er stadig på forskningsstadiet.
Hvordan kan jeg få adgang til personlig medicin?
Adgangen afhænger af din specifikke sygdom, hvor du bor, og hvilke behandlinger der er tilgængelige i dit sundhedssystem. Den bedste fremgangsmåde er at tale med din læge eller en specialist om, hvorvidt der findes personlige medicinske muligheder for din tilstand. De kan vurdere, om genetisk testning eller andre specialiserede undersøgelser er relevante for dig.
Er mine genetiske data sikre?
Beskyttelse af personlige og genetiske data er en topprioritet og er reguleret af streng lovgivning, såsom GDPR i Europa. Forskere og sundhedsinstitutioner er forpligtet til at anonymisere og beskytte data for at sikre patienternes privatliv. Det er dog et vigtigt og løbende diskussionsemne, efterhånden som mængden af indsamlede sundhedsdata vokser.
Hvis du vil læse andre artikler, der ligner Personlig Medicin: Fremtidens Behandling, kan du besøge kategorien Sundhed.