03/02/2021
Underernæring er en alvorlig og ofte overset komplikation blandt patienter på hospitaler og i plejesektoren. Det kan forlænge indlæggelsestiden, øge risikoen for infektioner og forringe den generelle livskvalitet. For at imødekomme dette problem er ernæringsscreening blevet en udbredt praksis med det formål hurtigt at identificere patienter i ernæringsmæssig risiko. Men spørgsmålet er, om disse screeningsværktøjer reelt forbedrer kvaliteten af den ernæringsmæssige pleje og patienternes helbred. En dybdegående analyse af den eksisterende forskning afslører et komplekst og usikkert billede.
Hvad er Ernæringsscreening?
Før vi dykker ned i effektiviteten, er det vigtigt at forstå, hvad ernæringsscreening er – og hvad det ikke er. The American Society for Parenteral and Enteral Nutrition (ASPEN) definerer det som "en proces til at identificere en person, der er underernæret eller i risiko for underernæring, for at afgøre, om en detaljeret ernæringsvurdering er indiceret".
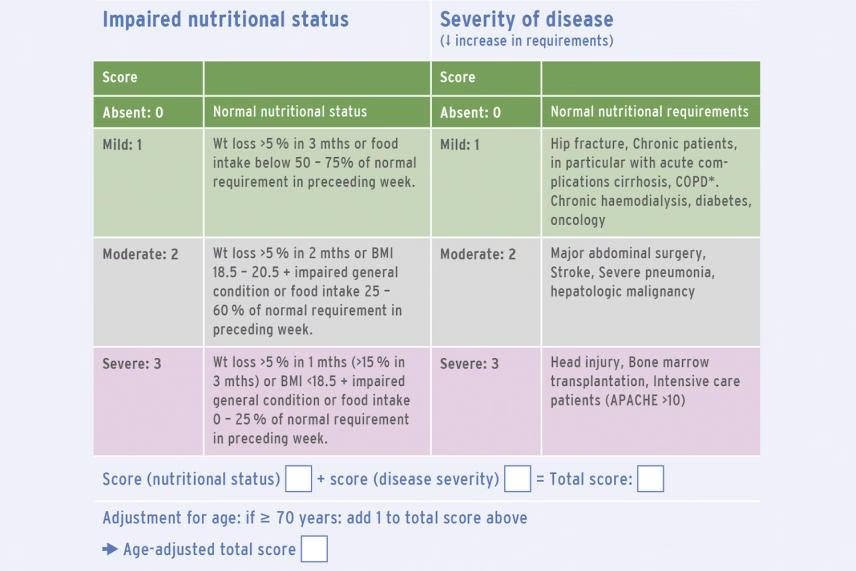
Det er en hurtig og enkel metode, der kan udføres af travle sygeplejersker eller andet sundhedspersonale. Typisk involverer det en vurdering af:
- Nuværende vægt og højde (BMI)
- Nyligt utilsigtet vægttab
- Nedsat mad- og væskeindtag
- Sygdommens sværhedsgrad
Formålet er at fange patienter i risikozonen, så de kan få den rette hjælp. Det er afgørende at skelne mellem screening og en fuld ernæringsvurdering. En ernæringsvurdering er en meget mere dybdegående proces, som regel udført af en diætist. Den omfatter en detaljeret analyse af funktionelle, ernæringsmæssige og metaboliske variable og resulterer i en konkret plejeplan for den enkelte patient. Screeningen er altså første skridt – en slags triage – der afgør, hvem der har brug for denne dybdegående vurdering.
Beviserne på Prøve: Hvad Siger Forskningen?
For at vurdere effektiviteten af ernæringsscreening er det nødvendigt at se på videnskabelige studier. En systematisk gennemgang af litteraturen fandt frem til tre relevante studier, der undersøgte effekten af at implementere screeningsprogrammer. Desværre var resultaterne ikke entydige, og studierne havde betydelige forskelle i design, setting og resultater, hvilket gjorde det umuligt at sammenfatte dem i en samlet meta-analyse.
Studie 1: Almen praksis i USA (Moore 1997)
Dette studie var et klynge-randomiseret kontrolleret forsøg, den stærkeste form for studiedesign. Læger i almen praksis screenede patienter over 70 år for otte forskellige lidelser, herunder underernæring. Resultaterne var skuffende:
- Ingen forbedring: Interventionen førte ikke til en forbedring i opdagelsesraten af ernæringsproblemer.
- Ingen effekt på intervention: Antallet af patienter, der modtog en ernæringsintervention, ændrede sig heller ikke.
- Ingen ændring i helbredsstatus: Der var ingen signifikant forskel på den generelle helbredsstatus mellem interventions- og kontrolgruppen.
Forskerne bemærkede dog, at studiet muligvis var underdimensioneret (for få deltagere til at vise en reel effekt) og udtrykte bekymring over kvaliteten af det anvendte screeningsværktøj.
Studie 2: Hospitalsafdelinger i Storbritannien (Jordan 2003)
Dette var et kontrolleret før-efter studie, hvor man sammenlignede en afdeling, der implementerede screening, med en kontrolafdeling. Resultaterne var blandede:
- Positiv effekt: Registreringen af patienternes vægt steg markant på interventionsafdelingen fra 26% til 72%. Dette indikerer en forbedret dokumentationsproces.
- Negativ/ingen effekt: Der var ingen ændring i observation af patienter i risikogruppen under måltider. Overraskende nok faldt antallet af henvisninger til diætister på begge afdelinger.
Studiets design anses for at være svagt, og det rapporterede ikke på patientrelaterede resultater som vægtændring eller infektionsrater.
Studie 3: Hospitaler i Holland (Rypkema 2003)
I dette studie blev patienter over 60 år på ét hospital screenet for underernæring, synkebesvær og dehydrering, hvorefter der blev iværksat øjeblikkelig behandling. Dette hospital blev sammenlignet med et kontrolhospital. Resultaterne her var mere positive for visse parametre:
- Positiv effekt: Patienterne på interventionshospitalet oplevede en gennemsnitlig vægtøgning, mens kontrolgruppen tabte sig. Derudover var der en signifikant reduktion i hospitalserhvervede infektioner.
- Ingen effekt: Der blev ikke fundet nogen signifikante forskelle i indlæggelsestid, forekomst af tryksår eller de samlede behandlingsomkostninger pr. patient.
Dette studie led også under metodologiske begrænsninger, og det var svært at udelukke, at andre faktorer end screeningen kunne have påvirket resultaterne.
Sammenligning af Studiernes Resultater
For at give et klart overblik, kan vi opstille resultaterne i en tabel:
| Studie | Setting | Design | Vigtigste Resultater | Begrænsninger |
|---|---|---|---|---|
| Moore 1997 | Almen praksis, USA | Randomiseret forsøg | Ingen effekt på opdagelse, intervention eller helbredsstatus. | Underdimensioneret, tvivl om screeningsværktøjets kvalitet. |
| Jordan 2003 | Hospital, UK | Kontrolleret før-efter | Forbedret vægtdokumentation. Ingen effekt på måltidsobservation eller diætisthenvisninger. | Svagt design, manglende patientresultater. |
| Rypkema 2003 | Hospital, Holland | Kontrolleret før-efter | Vægtøgning og færre infektioner. Ingen effekt på indlæggelsestid eller tryksår. | Svagt design, risiko for andre påvirkende faktorer. |
Konklusion: Utilstrækkelig Evidens
Den samlede konklusion fra den videnskabelige gennemgang er klar: Den nuværende evidens er utilstrækkelig til at kunne fælde en endelig dom over effektiviteten af ernæringsscreening. De få eksisterende studier af høj nok kvalitet er uenige, har metodologiske svagheder og undersøger forskellige resultater. Vi kan derfor ikke med sikkerhed sige, at implementering af screeningsprogrammer fører til bedre patientresultater som kortere indlæggelsestid, færre komplikationer eller lavere dødelighed.
Dette skaber et dilemma. På den ene side er der en stærk klinisk konsensus og anbefalinger fra store organisationer (som f.eks. NICE i Storbritannien), der opfordrer til udbredt screening. Dette er drevet af den reelle bekymring for de alvorlige konsekvenser af ubehandlet underernæring. På den anden side mangler vi det robuste videnskabelige grundlag, der beviser, at screening er den rette løsning.
Potentielle Ulemper og Fremtidig Forskning
Det er også vigtigt at overveje de potentielle ulemper ved screening. Udover omkostningerne i tid og ressourcer er der risiko for:
- Falsk negative: Patienter, der er i risiko, men som screeningen overser. Dette kan give en falsk tryghed og føre til, at de ikke modtager den nødvendige hjælp.
- Falsk positive: Patienter, der identificeres som værende i risiko, men som reelt ikke er det. Dette kan føre til unødvendige og potentielt skadelige interventioner.
Behovet for fremtidig forskning er derfor enormt. Der er brug for flere store, veludførte randomiserede kontrollerede forsøg, der kan give et klart svar. Sådanne studier er standarden inden for andre screeningsområder, som f.eks. brystkræft, men mangler i høj grad på ernæringsområdet. Før vi har denne viden, navigerer sundhedsvæsenet i et usikkert farvand, hvor en velmenende praksis endnu ikke har bevist sit værd.
Ofte Stillede Spørgsmål (FAQ)
Hvad er forskellen på ernæringsscreening og en ernæringsvurdering?
Ernæringsscreening er en hurtig, simpel proces til at identificere patienter i *risiko* for underernæring. En ernæringsvurdering er en dybdegående, detaljeret analyse udført af en ekspert (typisk en diætist) for at stille en diagnose og lave en behandlingsplan.
Hvorfor er underernæring så almindeligt på hospitaler?
Flere faktorer spiller ind. Sygdom i sig selv kan øge kroppens ernæringsbehov og nedsætte appetitten. Kvalme, smerter, synkebesvær og den uvante mad kan også gøre det svært for patienter at spise nok.
Bør hospitaler stoppe med at screene for underernæring?
Ikke nødvendigvis. Selvom beviserne for forbedrede patientresultater er svage, kan screening øge bevidstheden om ernæring blandt personalet og forbedre dokumentationen, som et af studierne viste. Anbefalingerne fra mange ekspertgrupper er stadig at screene, men det understreger behovet for bedre forskning for at validere denne praksis.
Hvad kan jeg selv gøre for at undgå underernæring under en indlæggelse?
Vær proaktiv. Fortæl personalet, hvis du har dårlig appetit, kvalme eller har tabt dig. Spørg efter protein- og energirige mellemmåltider eller drikke. Få hjælp fra pårørende til at medbringe mad, du kan lide, hvis hospitalet tillader det. Og tøv ikke med at bede om at tale med en diætist.
Hvis du vil læse andre artikler, der ligner Ernæringsscreening på hospitaler: Virker det?, kan du besøge kategorien Sundhed.