13/10/2003
Risikostyring i sundhedsvæsenet er en afgørende disciplin, der sigter mod at identificere, analysere og afbøde potentielle risici, før de forårsager skade på patienter, personale eller selve sundhedsinstitutionen. Det er en proaktiv tilgang, der handler om meget mere end blot at reagere på fejl, når de opstår. Ved at implementere robuste strategier for risikostyring kan hospitaler, klinikker og andre sundhedsaktører ikke alene forbedre patientsikkerheden markant, men også beskytte deres økonomi, omdømme og sikre overholdelse af lovgivning. En vellykket risikostyring skaber en kultur, hvor kontinuerlig forbedring er i fokus, og hvor alle medarbejdere føler et fælles ansvar for at levere den bedst mulige pleje. Dette er fundamentet for et sundhedssystem, som patienterne kan have fuld tillid til.
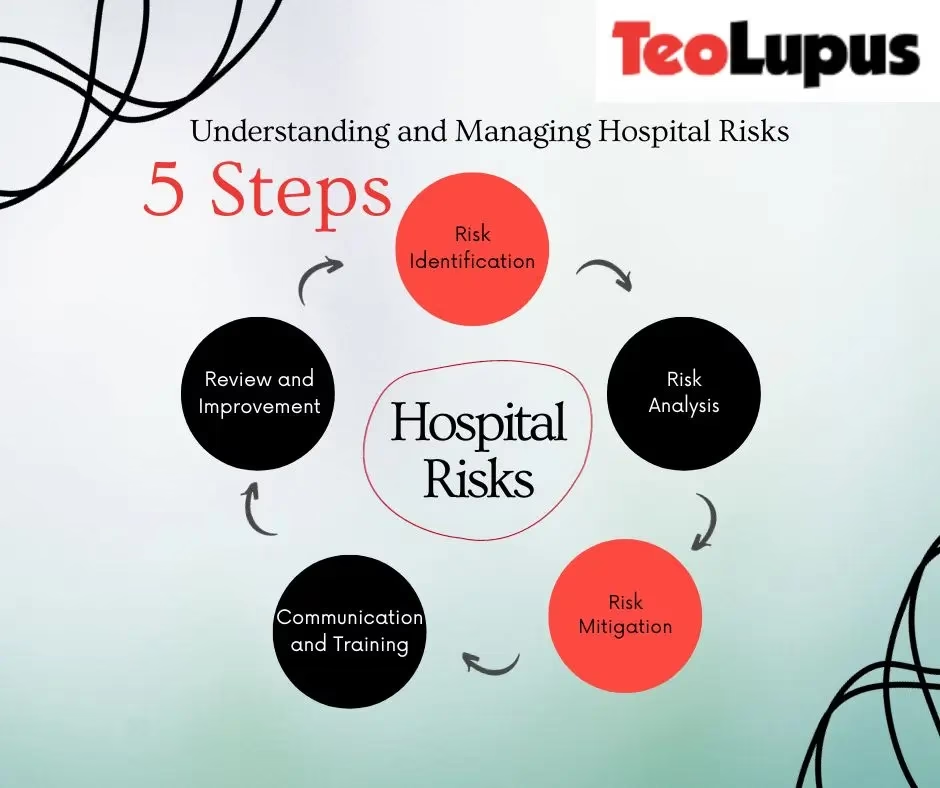
Hvorfor er risikostyring så vigtigt i sundhedssektoren?
I en sektor, hvor beslutninger kan have liv eller død som konsekvens, er vigtigheden af risikostyring uomtvistelig. Effektiv risikostyring er ikke blot en administrativ øvelse; det er en fundamental del af at levere pleje af høj kvalitet. Når det gøres korrekt, bidrager det til at skabe et sikkert miljø, hvor fejl minimeres, og patientresultater forbedres.
De primære årsager til, at risikostyring er essentielt, omfatter:
- Forbedret patientsikkerhed: Det primære mål er at forhindre skader på patienter. Dette inkluderer alt fra at undgå medicineringsfejl og kirurgiske komplikationer til at forebygge infektioner og faldulykker.
- Overholdelse af lovgivning: Sundhedssektoren er stærkt reguleret. Manglende overholdelse af love og standarder, såsom GDPR for databeskyttelse eller specifikke sundhedslove, kan føre til store bøder, retssager og tab af akkreditering.
- Finansiel stabilitet: Fejlbehandling, retssager og bøder kan være ekstremt omkostningstunge. En proaktiv tilgang til risikostyring reducerer sandsynligheden for disse hændelser og beskytter organisationens økonomiske sundhed.
- Beskyttelse af omdømme: En enkelt alvorlig hændelse kan skade et hospital eller en kliniks omdømme uopretteligt. God risikostyring opbygger og vedligeholder tillid i samfundet.
- Kvalitetsforbedring: Ved systematisk at analysere risici og hændelser kan organisationer identificere svagheder i deres processer og implementere forbedringer, der fører til en generelt højere standard for pleje.
En integreret tilgang, hvor alle afdelinger samarbejder og deler information om risici, er nøglen til succes. Tidligere arbejdede mange afdelinger i siloer, hvilket førte til dårlig kommunikation og manglende koordination. Moderne risikostyring, ofte kaldet Enterprise Risk Management (ERM), fremmer en holistisk og samarbejdsorienteret kultur.
De 8 centrale risikoområder i sundhedsvæsenet
For at strukturere arbejdet med risikostyring er det nyttigt at opdele potentielle trusler i forskellige kategorier. En anerkendt model er Enterprise Risk Management (ERM), som typisk omfatter otte centrale områder:
1. Operationelle Risici
Disse risici opstår som følge af fejl i interne processer, systemer eller menneskelige fejl. Eksempler kan være et nedbrud i it-systemet, der forsinker adgangen til patientjournaler, utilstrækkelige procedurer for databackup, eller en medarbejder, der konfigurerer medicinsk udstyr forkert. Ved at analysere arbejdsgange kan man identificere svage punkter og implementere kontroller, der minimerer sandsynligheden for fejl og sikrer en mere stabil og pålidelig drift.
2. Kliniske Risici og Patientsikkerhed
Dette er kernen i risikostyring i sundhedsvæsenet. Området dækker alt, der direkte kan skade en patient under behandling. Det inkluderer forkerte diagnoser, medicineringsfejl, kirurgiske fejl, forveksling af patientidentiteter og hospitalserhvervede infektioner. Mange af disse risici er velkendte, og der findes etablerede tjeklister og protokoller, som f.eks. WHO's kirurgiske tjekliste, der er designet til at forhindre de mest almindelige fejl og forbedre patientsikkerhed.
3. Strategiske Risici
Strategiske risici opstår, når en organisation ikke formår at tilpasse sig ændringer i markedet, nye teknologier eller patienternes behov. Det kan være et hospital, der er for langsom til at implementere nye lovkrav, eller som ikke investerer i moderne teknologi, hvilket giver konkurrenter en fordel. Disse risici kan skade organisationens omdømme, konkurrenceevne og langsigtede overlevelse.
4. Finansielle Risici
Finansielle risici truer organisationens økonomiske stabilitet. De kan stamme fra interne faktorer som svindel eller ineffektiv fakturering, der fører til afviste krav fra forsikringsselskaber. Eksterne faktorer kan være stigende priser på medicinsk udstyr, ubetalte patientregninger eller rentestigninger. Selvom man ikke kan kontrollere eksterne faktorer, kan man udvikle strategier for at mindske deres indvirkning, f.eks. ved at indgå prisaftaler med leverandører.
5. Menneskelige Ressourcer (Human Capital)
Medarbejderne er den vigtigste ressource i sundhedsvæsenet. Risici inden for dette område omfatter personalemangel, udbrændthed, arbejdsrelaterede skader og manglende trivsel. COVID-19-pandemien understregede vigtigheden af at beskytte medarbejdernes fysiske og mentale helbred. En god risikostrategi for menneskelige ressourcer fokuserer på at skabe et sikkert og støttende arbejdsmiljø, der fastholder dygtige medarbejdere og sikrer kontinuitet i plejen.

6. Juridiske og Regulatoriske Risici
Dette område handler om at kende og overholde de utallige love, regler og standarder, der gælder for sundhedssektoren. Det spænder fra brandsikkerhedsregler og arbejdsmiljølove til komplekse regler for fakturering til det offentlige og patientrettigheder. En systematisk tilgang, hvor man grupperer lignende krav på tværs af forskellige regelsæt, kan gøre arbejdet med overholdelse mere overskueligt og effektivt.
7. Teknologiske Risici
Teknologiske risici dækker alt fra data og software til det fysiske udstyr. Cybersecurity-trusler, såsom ransomware-angreb, er en voksende bekymring, da de kan lamme et helt hospital. Andre risici inkluderer nedbrud af kritisk medicinsk udstyr eller fejl i integrationen mellem forskellige it-systemer. Omvendt giver teknologi også muligheder: God integration mellem bookingsystemer og elektroniske patientjournaler kan forbedre effektiviteten og sikkerheden.
8. Miljø- og Infrastrukturmæssige Risici
Dette område omhandler risici, der stammer fra de fysiske omgivelser. Det kan være naturkatastrofer som oversvømmelser, strømafbrydelser, bygningsfejl eller udbrud af smitsomme sygdomme som COVID-19. Planlægning og beredskab er afgørende for at kunne håndtere sådanne kriser, beskytte patienter og personale og sikre, at driften kan fortsætte under vanskelige forhold.
Sammenligning af centrale risikoområder
For at give et bedre overblik er her en tabel, der sammenligner tre af de mest kritiske risikoområder:
| Risikoområde | Potentiel Indvirkning | Almindelige Årsager | Eksempler på Forebyggelse |
|---|---|---|---|
| Klinisk/Patientsikkerhed | Direkte skade på patienter, død, tab af tillid. | Menneskelige fejl, dårlig kommunikation, utilstrækkelige procedurer. | Brug af tjeklister, standardiserede protokoller, træning i teamsamarbejde. |
| Finansiel | Økonomisk tab, budgetoverskridelser, trussel mod drift. | Faktureringsfejl, svindel, uforudsete udgifter, manglende betalinger. | Interne kontroller, revision, diversificering af indtægtskilder, faste prisaftaler. |
| Teknologisk | Systemnedbrud, datatab, brud på datasikkerhed, forsinket pleje. | Cyberangreb, softwarefejl, forældet hardware, manglende backup. | Regelmæssige sikkerhedsopdateringer, medarbejdertræning i it-sikkerhed, robuste backup-løsninger. |
Ofte Stillede Spørgsmål (FAQ)
Hvad er det primære mål med risikostyring i sundhedsvæsenet?
Det primære mål er at skabe et så sikkert miljø som muligt for patienterne. Ved proaktivt at identificere og mindske risici sigter man mod at forhindre fejl og skader, før de sker. Dette fører til bedre patientresultater, højere kvalitet i behandlingen og øget tillid til sundhedssystemet. Selvom økonomisk og juridisk beskyttelse også er vigtigt, er forebyggelse af patientskade altid den højeste prioritet.
Hvem er ansvarlig for risikostyring på et hospital?
Risikostyring er et fælles ansvar, der involverer alle fra topledelsen til frontlinjepersonalet. Ledelsen har det overordnede ansvar for at etablere en kultur og et system for risikostyring. Ofte er der en dedikeret risikostyringschef eller -afdeling, der koordinerer indsatsen. Men i praksis er det læger, sygeplejersker og andet klinisk personale, der i det daglige arbejde identificerer og håndterer risici.
Kan god risikostyring forhindre alle fejl?
Nej, det er urealistisk at tro, at alle fejl kan forhindres. Sundhedsvæsenet er et komplekst system, og mennesker vil altid begå fejl. Målet med risikostyring er at gøre det sværere at begå fejl og lettere at gøre det rigtige. Det handler om at bygge robuste systemer med flere sikkerhedsbarrierer, så en enkelt fejl ikke nødvendigvis fører til skade for patienten. Det handler også om at lære af de fejl, der sker, for at forhindre, at de gentager sig.
Konklusion
Effektiv risikostyring er ikke en engangsopgave, men en kontinuerlig proces, der er dybt integreret i en sundhedsorganisations kultur og daglige drift. Ved at anlægge en systematisk og holistisk tilgang, der dækker alt fra klinisk praksis til teknologisk infrastruktur, kan sundhedsinstitutioner skabe et mere sikkert og pålideligt miljø. Dette beskytter ikke kun patienterne mod skade, men styrker også organisationens økonomi, omdømme og evne til at levere pleje af højeste kvalitet. I sidste ende er investering i risikostyring en investering i selve kernen af sundhedsvæsenets mission: at yde omsorg og fremme helbredelse.
Hvis du vil læse andre artikler, der ligner Forbedring af risikostyring i sundhedsvæsenet, kan du besøge kategorien Sundhed.
