17/10/2021
Astma er en kronisk inflammatorisk sygdom i luftvejene, der påvirker millioner af mennesker verden over. Selvom mange patienter kan kontrollere deres symptomer med standardbehandlinger, er der en betydelig gruppe, især dem med svær astma, som ikke reagerer tilstrækkeligt på den tilgængelige medicin. Forskning har i de senere år afsløret, at astma ikke er én enkelt sygdom, men snarere et syndrom med forskellige underliggende årsager og inflammatoriske mønstre. En af de mest interessante opdagelser er den centrale rolle, som en bestemt type immuncelle, kendt som Th17-celler, spiller i udviklingen af en særlig alvorlig og behandlingsresistent form for astma. Denne artikel vil udforske, hvordan Th17-celler bidrager til luftvejsinflammation, strukturelle forandringer i lungerne og resistens over for traditionel behandling.
Hvad er Th17-celler?
Vores immunsystem er et komplekst netværk af celler, der arbejder sammen for at beskytte os mod infektioner. T-hjælperceller (Th-celler) er en type hvide blodlegemer, der fungerer som dirigenter for immunresponset. De kan specialisere sig i forskellige undertyper for at håndtere specifikke trusler. Traditionelt har man i forbindelse med astma fokuseret på Th2-celler, som er ansvarlige for den allergiske reaktion, der fører til produktion af eosinofiler – en type celler, der er stærkt forbundet med klassisk allergisk astma.
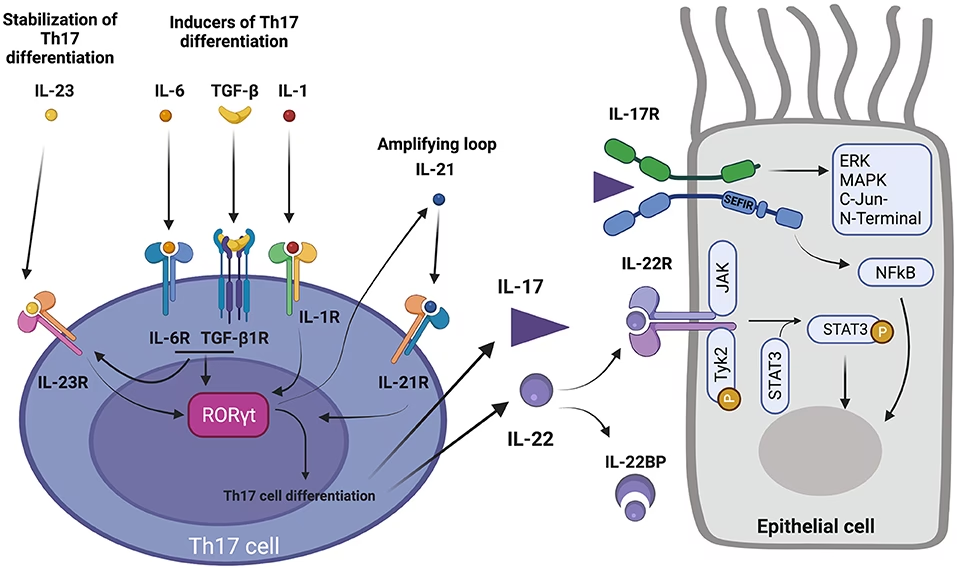
Th17-celler er en relativt nyopdaget undergruppe af T-hjælperceller. Deres primære funktion er at bekæmpe ekstracellulære bakterier og svampe ved at udskille et signalstof (cytokin) kaldet Interleukin-17 (IL-17). Selvom de er afgørende for vores forsvar, kan en overaktivitet af Th17-celler føre til kronisk inflammation og autoimmune sygdomme. I forbindelse med astma har det vist sig, at Th17-celler er drivkraften bag en anden type inflammation, der ikke er baseret på allergi og eosinofiler, men derimod på neutrofiler – en anden type hvide blodlegemer.
Th17-celler og den Neutrofile Inflammation i Astma
Nyere studier har vist, at når luftvejene udsættes for allergener, er den primære immunreaktion ikke udelukkende en Th2-respons, som man tidligere troede. I stedet opstår der en blandet reaktion, hvor Th17-celler spiller en dominerende rolle, både i den akutte og den kroniske fase af allergisk luftvejsinflammation. Dette gælder uanset, hvordan immunsystemet oprindeligt blev sensibiliseret over for allergenet.
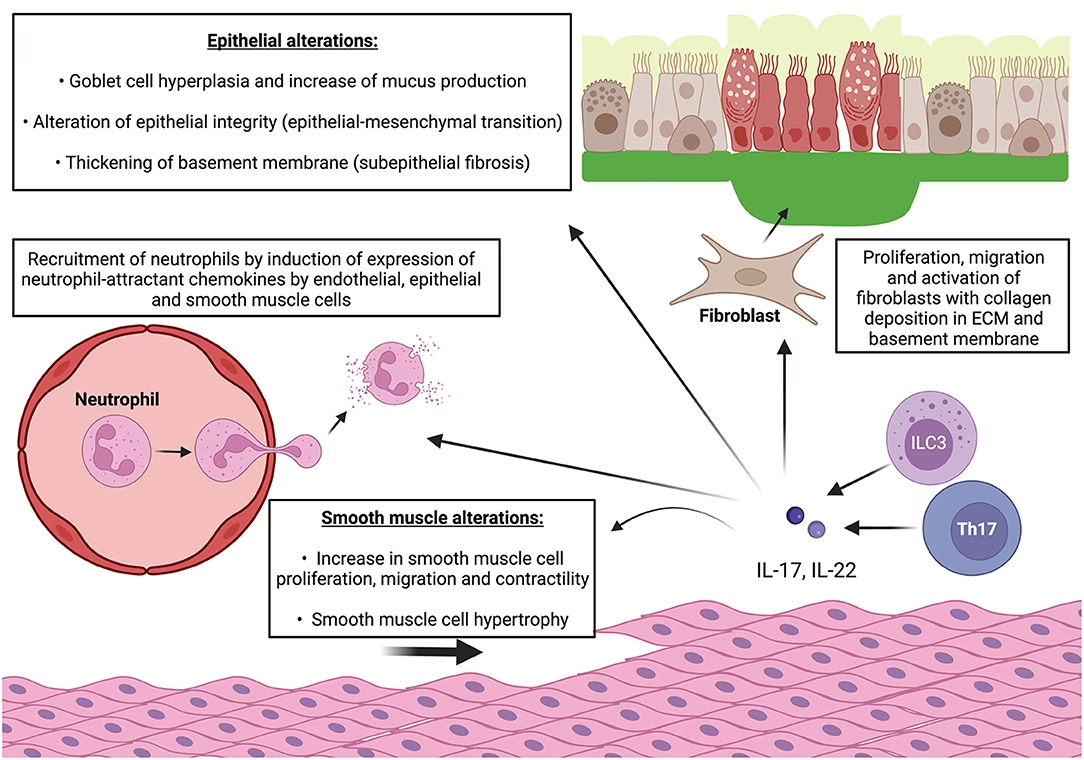
Den vedvarende tilstedeværelse af Th17-celler og deres produktion af IL-17 fører til en massiv rekruttering af neutrofiler til lungerne. Denne tilstand, kendt som neutrofil inflammation, er et kendetegn for den såkaldte 'non-T2' astma. I modsætning til den eosinofile 'T2' astma, er den neutrofile variant ofte mere alvorlig og reagerer dårligt på standardbehandlinger som inhalationssteroider.
Forbindelsen til Luftvejsremodellering
En af de mest alvorlige konsekvenser af kronisk, ukontrolleret astma er luftvejsremodellering. Dette er en proces, hvor luftvejenes struktur ændres permanent. Væggene i bronkierne bliver tykkere, der dannes mere arvæv (kollagenaflejring), og det glatte muskelvæv omkring luftvejene vokser. Disse forandringer gør luftvejene stivere og mere snævre, hvilket fører til en permanent nedsat lungefunktion, som ikke kan afhjælpes med almindelig luftvejsudvidende medicin.
Forskning peger direkte på, at Th17-celler og den neutrofile inflammation, de forårsager, er en central drivkraft bag luftvejsremodellering. Studier på mus har vist, at mus, der genetisk er ude af stand til at producere Th17-celler, udvikler markant mindre luftvejsremodellering efter langvarig udsættelse for allergener, selvom de stadig har andre tegn på inflammation. Dette understreger den unikke og skadelige rolle, som Th17-vejen spiller i at forårsage permanent skade på lungerne.
Th17-celler og Kortikosteroidresistens: En Væsentlig Udfordring
Hjørnestenen i astmabehandling er inhalerede kortikosteroider, som er meget effektive til at dæmpe den eosinofile inflammation drevet af Th2-celler. Patienter med non-T2 astma, domineret af Th17-celler og neutrofiler, oplever dog ofte, at disse lægemidler har ringe eller ingen effekt. Dette fænomen kaldes kortikosteroidresistens.
Paradoksalt nok har laboratorieundersøgelser vist, at kortikosteroider som dexamethason faktisk kan forstærke udviklingen af Th17-celler fra naive T-celler. Selvom behandlingen i en levende organisme kan reducere visse inflammatoriske signaler og T-celle-infiltration generelt, formår den ikke at hæmme den neutrofile inflammation. Denne resistens betyder, at en stor gruppe af patienter med svær astma efterlades uden effektive behandlingsmuligheder, hvilket fører til øget sygelighed og hyppige hospitalsindlæggelser.
Sammenligning af Astma-fænotyper
For at give et klart overblik er her en sammenligning mellem den klassiske T2-astma og den Th17-dominerede non-T2 astma.
| Egenskab | Type 2 Astma (Eosinofil) | Non-Type 2 Astma (Neutrofil/Th17) |
|---|---|---|
| Primær inflammatorisk celle | Eosinofiler | Neutrofiler |
| Dominerende T-hjælpercelle | Th2-celler | Th17-celler |
| Respons på kortikosteroider | Godt | Dårligt eller intet |
| Forbundet med | Allergier, høfeber, eksem | Svær astma, fedme, rygning |
| Typisk sværhedsgrad | Mild til svær | Ofte moderat til svær |
Fremtidens Behandlingsstrategier
Forståelsen af Th17-cellers rolle åbner op for helt nye muligheder for at behandle svær astma. I stedet for brede antiinflammatoriske lægemidler fokuserer forskningen nu på at udvikle målrettede terapier, der specifikt blokerer Th17-signalvejen.
Et interessant stof, der er blevet undersøgt, er A-vitaminsyre (ATRA). Studier har vist, at ATRA kan hæmme udviklingen af Th17-celler og i stedet fremme regulatoriske T-celler (Treg), som har en dæmpende effekt på immunsystemet. Behandling med ATRA har vist sig at kunne reducere luftvejsremodellering i dyremodeller. Det er dog en kompleks balance, da behandlingen i nogle tilfælde øgede antallet af eosinofiler, hvilket understreger behovet for yderligere forskning.
Den mest lovende tilgang er udviklingen af biologiske lægemidler, der direkte neutraliserer IL-17 eller blokerer dets receptor. Sådanne lægemidler er allerede godkendt til behandling af andre inflammatoriske sygdomme som psoriasis og gigt, og kliniske forsøg er i gang for at vurdere deres effekt og sikkerhed for patienter med svær, neutrofil astma. Disse terapier repræsenterer et stort håb for den gruppe patienter, der i dag mangler effektive behandlingsmuligheder.
Ofte Stillede Spørgsmål (OSS)
- Er al svær astma forårsaget af Th17-celler?
Nej, svær astma er en heterogen sygdom. Mens Th17-drevet inflammation er et centralt træk ved non-T2 astma, findes der også en alvorlig form for T2-astma med meget høje niveauer af eosinofiler, som kræver andre typer målrettet behandling.
- Hvad er luftvejsremodellering, og kan det forsvinde igen?
Luftvejsremodellering er permanente strukturelle ændringer i luftvejene, såsom fortykkelse af væggene og dannelse af arvæv. Mens behandling kan kontrollere symptomer og inflammation, er det meget vanskeligt at vende de eksisterende skader. Derfor er tidlig og effektiv behandling afgørende for at forhindre, at remodellering opstår.
- Hvordan kan jeg vide, om min astma er Th17-domineret?
Dette kan typisk kun afgøres ved specialiserede undersøgelser på et hospital. En læge kan analysere en opspytsprøve (sputum) for at tælle antallet af neutrofiler og eosinofiler. En høj andel af neutrofiler kan indikere en Th17-drevet inflammation. Det er ikke en standarddiagnose, der stilles hos den praktiserende læge.
- Findes der allerede lægemidler, der er rettet mod Th17-vejen til astmabehandling?
Ja, der findes biologiske lægemidler, som blokerer IL-17. De er primært godkendt til behandling af andre sygdomme som psoriasis. Deres anvendelse til astma er stadig under udvikling og forbeholdt kliniske forsøg eller specialiserede behandlingscentre, men de viser stort potentiale for den rette patientgruppe.
Afslutningsvis er det tydeligt, at Th17-celler er centrale aktører i en særlig alvorlig og svært behandlelig form for astma. Deres rolle i at drive neutrofil inflammation, forårsage luftvejsremodellering og bidrage til kortikosteroidresistens gør dem til et afgørende mål for fremtidens astmabehandling. Den fortsatte forskning inden for dette felt giver håb om, at vi snart vil have nye og effektive våben i kampen mod svær astma.
Hvis du vil læse andre artikler, der ligner Th17-cellers Rolle i Astma og Luftvejsremodellering, kan du besøge kategorien Sundhed.